Sacralizzazione ed emisacralizzazione lombare
La sacralizzazione e l’emisacralizzazione lombare sono malformazioni vertebrali congenite.
 Si sviluppano per la fusione con la base sacrale di entrambe le apofisi traverse di L5 (SACRALIZZAZIONE), o di una delle due apofisi traverse di L5 (EMISACRALIZZAZIONE), rendendo l’ultima vertebra lombare strutturalmente saldata al segmento sottostante.
Si sviluppano per la fusione con la base sacrale di entrambe le apofisi traverse di L5 (SACRALIZZAZIONE), o di una delle due apofisi traverse di L5 (EMISACRALIZZAZIONE), rendendo l’ultima vertebra lombare strutturalmente saldata al segmento sottostante.
L’origine
Entrambe vedono l’origine nella vita intrauterina del bambino, come predisposizione allo sviluppo nella fase della crescita.
La condizione di mutazione può essere attivata da alterazioni genetiche, da intossicazione per abuso di farmaci, droghe, alcool o da infezioni sistemiche soprattutto di tipo virali.
 La vertebra di L5 risulta normo formata nel corpo vertebrale e nel disco intervertebrale, ma con la presenza di megapofisi trasverse che si salderanno al sacro nel periodo dello sviluppo e dell’ossificazione dei nuclei di accrescimento.
La vertebra di L5 risulta normo formata nel corpo vertebrale e nel disco intervertebrale, ma con la presenza di megapofisi trasverse che si salderanno al sacro nel periodo dello sviluppo e dell’ossificazione dei nuclei di accrescimento.
La mobilità di L5 si riduce alla sola plasticità dell’osso, il che vuol dire perdere la totalità del movimento fisiologico della singola vertebra in questione.
Come malformazione vertebrale non sembra essere particolarmente invalidante per il paziente nel breve termine, ma nei periodi di vita a seguire porterà a delle patologie secondarie indirette, dovute alla mancanza di mobilità di uno dei più importanti fulcri biomeccanici tra la zona lombare inferiore e il bacino.
La 5° vertebra lombare ha la funzione di scaricare il movimento vertebrale nel cuneo sacrale, il quale deve trasformare la dinamica e la statica della colonna in maniera congrua, per favorire l’appoggio delle anche e il loro moto, passando attraverso il bacino.
I movimenti globali del paziente affetto da sacralizzazione od emi, hanno una capacità complessivamente buona ed il soggetto ha una completa autosufficienza nelle attività di vita quotidiana.
Le conseguenze si manifestano nel tempo sui segmenti contigui, soprattutto vertebrali e sacro iliaci, che si troveranno a supportare il movimento perso della 5° vertebra lombare.
Ma quale movimento si perde con la fusione sacrale di L5?
 L5 può fare movimenti di inclinazione laterale, di flesso – estensione, è la vertebra con maggior rotazione di tutto il segmento lombare, ed inoltre funge da fulcro di accomodamento e trasmissione delle torsioni sacrali alle vertebre inferiori della colonna.
L5 può fare movimenti di inclinazione laterale, di flesso – estensione, è la vertebra con maggior rotazione di tutto il segmento lombare, ed inoltre funge da fulcro di accomodamento e trasmissione delle torsioni sacrali alle vertebre inferiori della colonna.
Adesso è più semplice immaginare che iperlavoro aspetterà alla vertebra di L4, alle articolazioni sacro iliache, alla sinfisi pubica ed alle anche.
Tutti questi singoli segmenti sono deputati a sovraccaricarsi del mancato lavoro di L5
Le patologie associate
Ma quali sono le patologie che si possono manifestare con il tempo?
- Lombalgia, causata da discopatia degenerativa, da un artrosi precoce delle faccette articolari, da impingment delle articolazioni, da
 riduzione del lume del forame di coniugazione con irritazione del ramo meningeo del nervo di competenza.
riduzione del lume del forame di coniugazione con irritazione del ramo meningeo del nervo di competenza. - Lombosciatalgia di tipo discale per la formazione di una protusione o di un’ernia da sfaldamento dell’anulus fibroso.
- Sacroileite irritativa, con infiammazione dei legamenti dell’articolazione, causata da un’esacerbazione biomeccanica
- Pubalgia, causata da un eccesso di carico rotatorio sulla sinfisi pubica, associata ad un’alterazione muscolare prima e tendinea dopo, per un cambiamento della tensione muscolare.
- Artrosi precoce dell’anca, dovuto al recupero maggiore dei parametri di flessione ed estensione del busto, che si manifesterà monolateralmente o bilateralmente a seconda del tipo di postura che il soggetto adotta, o per il tipo di attività che svolge.
Cosa si può fare per prevenire queste patologie?
 Non potendo recuperare in nessun modo il movimento della 5° vertebra lombare, si dovrà assolutamente puntare sulla prevenzione, favorendo il compenso delle strutture precedentemente indicate.
Non potendo recuperare in nessun modo il movimento della 5° vertebra lombare, si dovrà assolutamente puntare sulla prevenzione, favorendo il compenso delle strutture precedentemente indicate.
Senza mai portarle in sovraccarico, scaricandone il lavoro muscolare, quello legamentoso, bilanciando l’equilibrio tra il loro normale lavoro e quello del compenso a cui sono chiamate ad assolvere.
Sarà importante affidarsi alla cura di fisioterapisti ed osteopati, che siano in grado di fare un attento esame valutativo per capire lo stato di funzionamento delle articolazioni contigue al punto di sacralizzazione, riconoscendone l’affaticamento e le modificazioni.
La diagnosi e la cura farmacologica per la sacralizzazione e l’emisacralizzazione
Sarà necessario far utilizzo di immagini diagnostiche, in particolare modo rx, rm ed ecografie, per esaminare lo stato di avanzamento biologico delle strutture di compenso, apprezzandone immediatamente le alterazioni morfologiche ed avendo la possibilità di un riferimento preciso per le indagini di controllo ripetute nel tempo a venire.
Potrà rendersi necessario utilizzare il supporto farmacologico nei momenti di dolore acuto, soprattutto se associato alla riduzione delle funzioni.
I farmaci maggiormente usati per la sacralizzazione e l’emisacralizzazione saranno antinfiammatori ed analgesici.
Nel momento in cui sarà presente una contrattura antalgica riflessa, potrà rendersi utile il supporto dei miorilassanti.
Come abbiamo visto la sacralizzazione non è un’ affezione grave, ma ha bisogno di attenzioni per evitare che nascano, con il passare degli anni, delle patologie secondarie associate.
La salute passa attraverso la conoscenza e con l’articolo di oggi, abbiamo la possibilità di aggiungere un tassello al nostro benessere.


 La zoppia nel segno del TRENDELENBURG, è un’indicazione clinica riferita ad una zoppia dell’anca.
La zoppia nel segno del TRENDELENBURG, è un’indicazione clinica riferita ad una zoppia dell’anca.
 La diagnosi della zoppia nel segno del Trentelenburg
La diagnosi della zoppia nel segno del Trentelenburg Le indagini strumentali quali rx, rm, ecografia ed elettromiografia, possono aiutare a valutare nel dettaglio lo stato anatomico della struttura osteo-articolare, lo stato in essere dei muscoli abduttori dell’anca e la capacità di trasmissione del messaggio neurologico periferico motorio alla placca motrice, nel contesto dell’attivazione muscolare.
Le indagini strumentali quali rx, rm, ecografia ed elettromiografia, possono aiutare a valutare nel dettaglio lo stato anatomico della struttura osteo-articolare, lo stato in essere dei muscoli abduttori dell’anca e la capacità di trasmissione del messaggio neurologico periferico motorio alla placca motrice, nel contesto dell’attivazione muscolare. La fisioterapia ha un ruolo rilevante nella gestione della zoppia affrontata, andando ad ottimizzare la performance biomeccanica articolare dell’anca, liberandola in maniera multiplanare ed elasticizzando le componenti tendineo-legamentose di riferimento.
La fisioterapia ha un ruolo rilevante nella gestione della zoppia affrontata, andando ad ottimizzare la performance biomeccanica articolare dell’anca, liberandola in maniera multiplanare ed elasticizzando le componenti tendineo-legamentose di riferimento. Il recupero del tono e del trofismo dei muscoli abduttori dell’anca, è strettamente necessario per rendere l’articolazione dell’anca stabile durante la deambulazione.
Il recupero del tono e del trofismo dei muscoli abduttori dell’anca, è strettamente necessario per rendere l’articolazione dell’anca stabile durante la deambulazione. Non tutte le articolazioni possono essere sostituite e non tutte le articolazioni sostituibili vantano lo stesso risultato, ma le strutture che maggiormente subiscono un impianto protesico, anche, ginocchia, spalle, come soluzione estrema ad un percorso di cura che non ha portato sufficienti risultati, hanno un guadagno buono tanto da far recuperare al paziente una qualità di vita migliore e un’autosufficienza nella quotidianità.
Non tutte le articolazioni possono essere sostituite e non tutte le articolazioni sostituibili vantano lo stesso risultato, ma le strutture che maggiormente subiscono un impianto protesico, anche, ginocchia, spalle, come soluzione estrema ad un percorso di cura che non ha portato sufficienti risultati, hanno un guadagno buono tanto da far recuperare al paziente una qualità di vita migliore e un’autosufficienza nella quotidianità.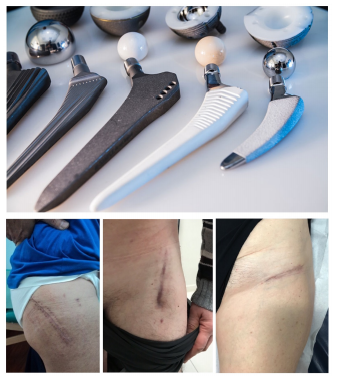 La scelta di protesizzazione può essere parziale o completa decidendo di sostituire tutta l’articolazione o solamente una parte di essa.
La scelta di protesizzazione può essere parziale o completa decidendo di sostituire tutta l’articolazione o solamente una parte di essa.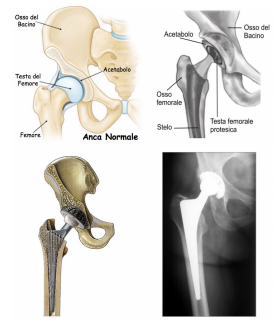 Le protesi vengono utilizzate nei soggetti con forte artrosi, patologie autoimmunitarie come l’artrite reumatoide e simili, in casi di patologie malformative alla nascita e nel periodo dell’accrescimento (displasia congenita dell’anca, morbo di Perthes e altre), in situazioni di frattura articolare dove l’articolazione risulti irrimediabilmente danneggiata, ai casi di collasso vascolare per patologie dismetaboliche che portano alla necrosi dei capi articolari, nelle patologie tumorali ossee (in quest’ ultima situazione verranno utilizzate delle protesi tumorali che però meritano un articolo a se).
Le protesi vengono utilizzate nei soggetti con forte artrosi, patologie autoimmunitarie come l’artrite reumatoide e simili, in casi di patologie malformative alla nascita e nel periodo dell’accrescimento (displasia congenita dell’anca, morbo di Perthes e altre), in situazioni di frattura articolare dove l’articolazione risulti irrimediabilmente danneggiata, ai casi di collasso vascolare per patologie dismetaboliche che portano alla necrosi dei capi articolari, nelle patologie tumorali ossee (in quest’ ultima situazione verranno utilizzate delle protesi tumorali che però meritano un articolo a se). In percentuale i recuperi più tortuosi sono i soggetti anziani che protesizzano per un problema di grave artrosi, con perdita di asse meccanico e di tono muscolare.
In percentuale i recuperi più tortuosi sono i soggetti anziani che protesizzano per un problema di grave artrosi, con perdita di asse meccanico e di tono muscolare. Va pensato che la protesi deve rimettere il paziente nella condizione di poter ristabilire il miglior rapporto rispetto al resto della struttura ortopedica, tanto in statica quanto in dinamica, perciò andrà reintegrata nello schema ottimale che meglio la fa funzionare.
Va pensato che la protesi deve rimettere il paziente nella condizione di poter ristabilire il miglior rapporto rispetto al resto della struttura ortopedica, tanto in statica quanto in dinamica, perciò andrà reintegrata nello schema ottimale che meglio la fa funzionare. La protesi d’anca è un aiuto qualitativamente valido per la gestione della salute ma non dimentichiamo che meglio la utilizziamo e la integriamo con il resto della struttura ortopedica e più sarà affidabile e duratura.
La protesi d’anca è un aiuto qualitativamente valido per la gestione della salute ma non dimentichiamo che meglio la utilizziamo e la integriamo con il resto della struttura ortopedica e più sarà affidabile e duratura.