Cervicobrachialgia
La cervicobrachialgia é una patologia di tipo neurologico/ortopedico che comporta uno stress del plesso nervoso periferico brachiale.
La patologia può portare ad un’infiammazione, un’irritazione, una compressione (spesso si associano tra di loro) delle vie neurologiche, caricando la radice sensitiva, motoria od entrambe.
Il plesso brachiale è una porzione del sistema nervoso periferico che riunisce varie radici nervose, provenienti dal canale vertebrale nella porzione della cervicale medio bassa.
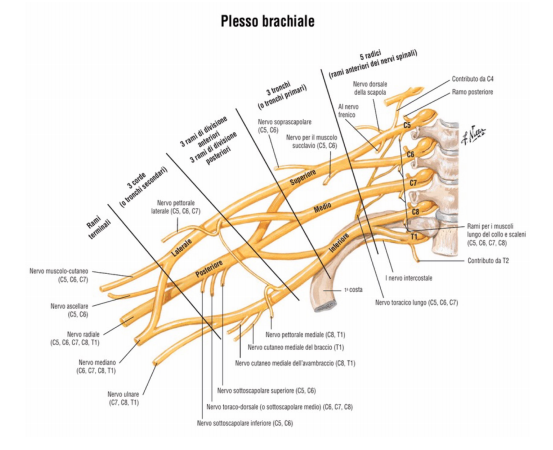 Le radici che formano il plesso brachiale sono C5-6-7-8-T1 e parzialmente C4 e T2, che anastomizzano con le radici di C5 e T1.
Le radici che formano il plesso brachiale sono C5-6-7-8-T1 e parzialmente C4 e T2, che anastomizzano con le radici di C5 e T1.
Solamente per ricordare: la lettera C sta per indicare cervicale e la T per toracica, il segmento cervicale è formato da 7 vertebre con dischi intervertebrali di interposizione che partono dall’unità vertebrale C2-3 a scendere.
Il plesso brachiale quindi parte dalla cervicale per distendersi sul territorio della spalla, braccio, avambraccio e mano, facendosi carico di trasmettere un messaggio motorio dal centro di comando cerebrale alla periferia e di riportare al comando centrale tutti gli stimoli sensitivi periferici.
Il plesso brachiale si riunisce in tronchi e fasci da cui poi si diramano i vari nervi specifici per territorio e competenza.
Il plesso nervoso di cui stiamo parlando ha delle zone critiche anatomiche di passaggio dove rischia di subire compressione o trazioni irritative che ne minano lo stato di salute.
La cervicobrachialgia può essere a estensione parziale o completa, ovvero si può manifestare in una porzione del territorio che va dalla cervicale, passando per la spalla, fino alla mano oppure, o su tutto il distretto innervato.
 Si può presentare una cervicalgia, dolore sulla zona cervicale e limitazione articolare nei movimenti di rotazione, inclinazione laterale e di flessioneestensione.
Si può presentare una cervicalgia, dolore sulla zona cervicale e limitazione articolare nei movimenti di rotazione, inclinazione laterale e di flessioneestensione.
Si manifestano stati di contrattura muscolare, alle volte anche diffusa e non è raro che il paziente associ sensi di nausea e sbandamenti.
Nel percorso del plesso brachiale che va dalla cervicale, passando per la spalla, per il gomito, fino ad arrivare alla mano, si possono manifestare alterazioni della sensibilità, come formicolii, bruciori, alterazioni della temperatura percepita, e alterazioni della sensibiltà propria, ovvero una diminuzione o un aumento di cosa viene percepito a contatto della nostra pelle.
Si possono presentare alterazioni muscolari, con una perdita di forza, una diminuzione della resistenza, la comparsa di crampi e contratture.
La cervicobrachialgia ha molteplici cause, diverse tra di loro ma con risultatati simili nella sintomatologia e spesso diversi nell’evoluzione.
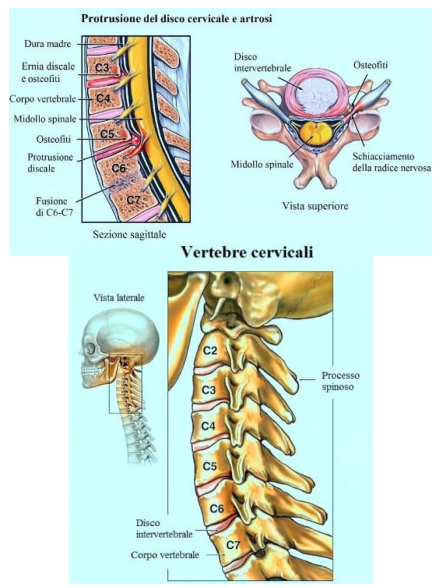 Vediamole insieme:
Vediamole insieme:
- ernia discale
- riduzione dei forami di coniugazione
- riduzione degli spazi intervertebrali
- artrosi
- artrite
- osteofitosi intracanalare
- stenosi del canale vertebrale
- alterazioni vascolari arteriose e/o venose
- restrizione dei punti di passaggio del decorso del plesso brachiale (es. stretto toracico superiore)
- degenerazione o denervazione del nervo interessato.
Ognuna di queste cause può avere come conseguenze la manifestazione di una neuropatia compressiva, irritativa, congestizia, anossica, su una o più radici del plesso brachiale, tale da far manifestare i sintomi a carico dello porzione motoria, sensitiva o di entrambe, della cervicale e dell’arto superiore.
La ricerca della cura e la prognosi sarà diversa per tempi e per modi a seconda delle cause sopra citate e per questo diventa fondamentale fare una diagnosi accurata e dettagliata sulla patologia e sulla causa che l’ha portata ad esistere.
 La diagnosi viene fatta in molteplici sequenze che partono dalla raccolta dati estrapolata dal racconto del paziente, sul manifestarsi della sintomatologia nelle modalità e nei tempi della giornata, sulla nascita della sintomatologia, su tutto quello che può interferire con lo stato di salute e che possa alimentare il malessere in atto.
La diagnosi viene fatta in molteplici sequenze che partono dalla raccolta dati estrapolata dal racconto del paziente, sul manifestarsi della sintomatologia nelle modalità e nei tempi della giornata, sulla nascita della sintomatologia, su tutto quello che può interferire con lo stato di salute e che possa alimentare il malessere in atto.
A questo seguiranno una batteria di test che metteranno in evidenza la condizione della cervicale e del plesso brachiale sia all’uscita del forame di coniugazione che durante il suo tragitto.
Importantissimo è anche lo studio dei riflessi osteotendinei e la valutazione neurologica dello stato di funzionamento muscolare per forza, resistenza, coordinamento e precisione nell’esecuzione.
 Alla prima fase di diagnosi é consigliato proseguire con la diagnostica per immagini, che varierà tra una RX cervicale, ad una RM per valutare lo stato anatomico delle strutture discali, radicolari e in generale di tutti i tessuti molli che che vivono nello spazio esaminato dalla RM, oppure ad una TC nel caso si voglia studiare nel dettaglio lo stato osteoarticolare della regione.
Alla prima fase di diagnosi é consigliato proseguire con la diagnostica per immagini, che varierà tra una RX cervicale, ad una RM per valutare lo stato anatomico delle strutture discali, radicolari e in generale di tutti i tessuti molli che che vivono nello spazio esaminato dalla RM, oppure ad una TC nel caso si voglia studiare nel dettaglio lo stato osteoarticolare della regione.
Nel caso ci siano delle condizioni particolarmente sfavorevoli all’esame clinico e al diagnostico per immagini, si può rendere necessario proseguire con l’ elettromiografia, capace di valutare lo stato di salute del nervo nell’interazione con la placca motrice e la sua capacità di trasportare il messaggio neurologico.
Spesso il primo approccio a cui si ricorre è quello farmacologico dove sono molte le strade da percorrere.
 Si andrà dall’uso di farmaci antinfiammatori non steroidei a quelli steroidei, all’utilizzo associato e non, di farmaci miorilassanti per detendere la muscolatura, all’uso di analgesici e antidolorifici di varie categorie.
Si andrà dall’uso di farmaci antinfiammatori non steroidei a quelli steroidei, all’utilizzo associato e non, di farmaci miorilassanti per detendere la muscolatura, all’uso di analgesici e antidolorifici di varie categorie.
Ovviamente l’utilizzo dei farmaci sarà scelto in base alla diagnosi fatta e alla causa individuata nello sviluppo e nel mantenimento della cervicobrachialgia.
La fisioterapia e l’osteopatia hanno un ruolo fondamentale nella cura e nella prevenzione di questa patologia, perché sono in grado di lavorare sull’apertura degli spazi articolari, sulla mobilizzazione delle strutture discali e del sistema nervoso periferico, sulla riduzione di tensione dei punti critici nel passaggio del plesso brachiale, nella capacità di drenare le zone di edema venose e linfatiche che possono aumentare in maniera patologica lo stato di tensione tessutale e articolare, sulla ricerca di mobilità dei fulcri sinergici con il segmento cervicale nel movimento combinato dei 3 piani dello spazio, nella ricerca del miglior assetto posturale statico e dinamico della persona.
 Inoltre la fisioterapia e l’osteopatia sono in grado di gestire la salute del paziente con la prevenzione e la gestione dell’anatomia e della fisiologia prima che sviluppi la patologia cervicobrachialgica e l’esplosione della sua sintomatologia.
Inoltre la fisioterapia e l’osteopatia sono in grado di gestire la salute del paziente con la prevenzione e la gestione dell’anatomia e della fisiologia prima che sviluppi la patologia cervicobrachialgica e l’esplosione della sua sintomatologia.
Nei casi severi dove il danno anatomico e la sua alterazione è talmente grave da non rispondere a cure farmacologiche, a interventi fisioterapici o/e osteopatici, nel momento in cui anche l’esame elettromiografico metta in risalto un danno neurologico rilevante, in quel caso si può ricorrere alla chirurgia, andando a rimuovere la causa e tutelando il segmento vertebrale dall’evoluzione della patologia.
Ovviamente un intervento chirurgico non si fa mai a cuor leggero, ma in alcuni casi è l’unica strada percorribile per ritrovare una buona salute.
La cervicobrachialgia è subdola nella sua evoluzione e aggressiva nella manifestazione della sintomatologia, ha un tempo di guarigione non sempre immediato e può condizionare la vita sociale, lavorativa, affettiva del paziente, ma con la dovuta attenzione nel fare diagnosi, con la precisione nella ricerca della causa, con il giusto programma terapeutico, si riesce a recuperare un’ottima condizione di salute e a prevenirne le ricadute.


 Come potrete intuire le fratture non sono tutte uguali, si distinguono per essere parziali o totali, per il tipo di andamento della rima fratturativa e per le posizioni dei loro monconi.
Come potrete intuire le fratture non sono tutte uguali, si distinguono per essere parziali o totali, per il tipo di andamento della rima fratturativa e per le posizioni dei loro monconi. Nonostante la causa scatenante sia ben diversa da quello di un evento traumatico diretto, alla comparsa della frattura si avrà un andamento patologico parallelo alla frattura classica.
Nonostante la causa scatenante sia ben diversa da quello di un evento traumatico diretto, alla comparsa della frattura si avrà un andamento patologico parallelo alla frattura classica. Altra causa da non sottovalutare è l’osteoporosi, che al contrario della modificazione dell’astuccio esterno, vede la diradazione delle strutture architettoniche ossee interne per la perdita di materiale cellulare.
Altra causa da non sottovalutare è l’osteoporosi, che al contrario della modificazione dell’astuccio esterno, vede la diradazione delle strutture architettoniche ossee interne per la perdita di materiale cellulare. Sintomi
Sintomi L’esame palpatorio è fondamentale perchè la pressione sulla zona interessata può attivare un dolore acuto che si ripropone ai test clinici biomeccanici o alle sollecitazione richieste al paziente in situazione di carico a catena cinetica chiusa.
L’esame palpatorio è fondamentale perchè la pressione sulla zona interessata può attivare un dolore acuto che si ripropone ai test clinici biomeccanici o alle sollecitazione richieste al paziente in situazione di carico a catena cinetica chiusa.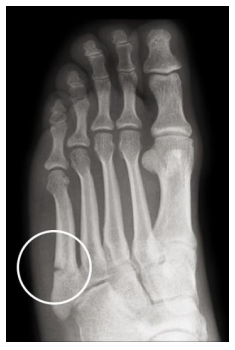 L’ RX la fa da padrona e individua un’interruzione parziale del periostio quando è presente una frattura subtotale, mentre si vedrà un’ interruzione a tutto spessore nel caso la sezione ossea sia coinvolta nella sua interezza.
L’ RX la fa da padrona e individua un’interruzione parziale del periostio quando è presente una frattura subtotale, mentre si vedrà un’ interruzione a tutto spessore nel caso la sezione ossea sia coinvolta nella sua interezza. Ovviamente il trattamento è previsto e consigliato anche negli step pre-frattura dove è possibile far regredire la patologia:
Ovviamente il trattamento è previsto e consigliato anche negli step pre-frattura dove è possibile far regredire la patologia: Vanno contrastate le forze di tensione e di carico, rinforzando parametri preventivi come:
Vanno contrastate le forze di tensione e di carico, rinforzando parametri preventivi come: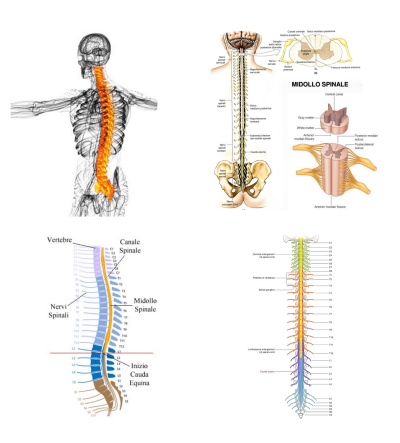 Il canale vertebrale è da immaginare come un astuccio contenete il midollo vertebrale per gran parte della sua estensione (fino alla 2° vertebra lombare) e per la restante porzione è occupato dalla cauda equina, ovvero da filamenti nervosi che si diramano dal midollo fino all’uscita di una parte dei forami di coniugazione vertebrali lombari e dai forami sacrali.
Il canale vertebrale è da immaginare come un astuccio contenete il midollo vertebrale per gran parte della sua estensione (fino alla 2° vertebra lombare) e per la restante porzione è occupato dalla cauda equina, ovvero da filamenti nervosi che si diramano dal midollo fino all’uscita di una parte dei forami di coniugazione vertebrali lombari e dai forami sacrali.
 alterazioni artrosiche rilevanti delle articolazioni intervertebrali
alterazioni artrosiche rilevanti delle articolazioni intervertebrali A seconda della natura della stenosi midollare, l’età di insorgenza varia di gran lunga, se fosse dovuta ad un’ernia discale potrebbe manifestarsi precocemente rispetto ad una di origine artrosica dove l’età di sviluppo sarebbe avanti rispetto alla media.
A seconda della natura della stenosi midollare, l’età di insorgenza varia di gran lunga, se fosse dovuta ad un’ernia discale potrebbe manifestarsi precocemente rispetto ad una di origine artrosica dove l’età di sviluppo sarebbe avanti rispetto alla media.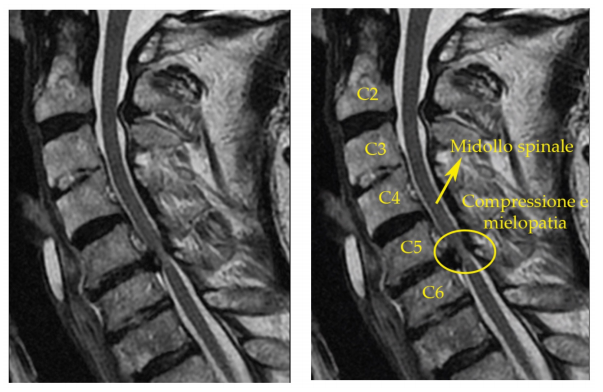 Il problema sorge quando la riduzione della sezione canalare diventa così importante da annullare gli spazi e i cuscinetti naturali che proteggono il sistema neurologico midollare.
Il problema sorge quando la riduzione della sezione canalare diventa così importante da annullare gli spazi e i cuscinetti naturali che proteggono il sistema neurologico midollare.
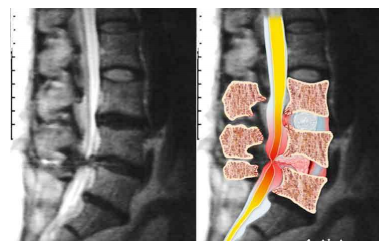 L’esame TC permette di studiare nel dettaglio la conformazione ossea interagente con il contenuto del canale vertebrale e l’eventuale presenza di formazioni solide, ad esempio osteofiti ed esostosi.
L’esame TC permette di studiare nel dettaglio la conformazione ossea interagente con il contenuto del canale vertebrale e l’eventuale presenza di formazioni solide, ad esempio osteofiti ed esostosi.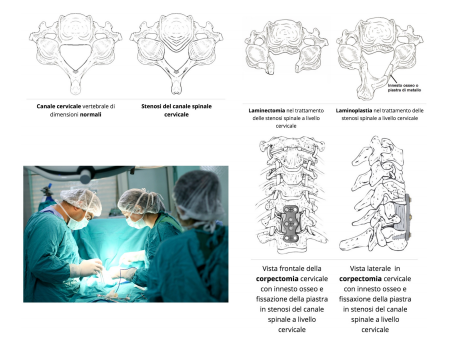 Quando la stenosi è di tipo duro ovvero da ernie discali calcificate, osteofiti, esostosi o ipertrofia artrosica delle faccette articolari, sarà necessario il consulto neurchirurgico per capire il margine eventuale di migliorabilità o la necessità di intervenire chirurgicamente andando ad aprire lo spazio canalare midollare.
Quando la stenosi è di tipo duro ovvero da ernie discali calcificate, osteofiti, esostosi o ipertrofia artrosica delle faccette articolari, sarà necessario il consulto neurchirurgico per capire il margine eventuale di migliorabilità o la necessità di intervenire chirurgicamente andando ad aprire lo spazio canalare midollare.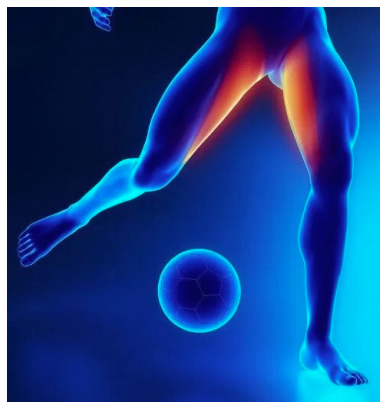 La differente posizione della sintomatologia è ricollegabile in parte alla causa e in parte alla modalità con cui si instaura la pubalgia.
La differente posizione della sintomatologia è ricollegabile in parte alla causa e in parte alla modalità con cui si instaura la pubalgia. Tutti questi cambiamenti, che come potete intuire, possono essere di natura e di relazione differente, daranno uno sviluppo potenziale della pubalgia.
Tutti questi cambiamenti, che come potete intuire, possono essere di natura e di relazione differente, daranno uno sviluppo potenziale della pubalgia.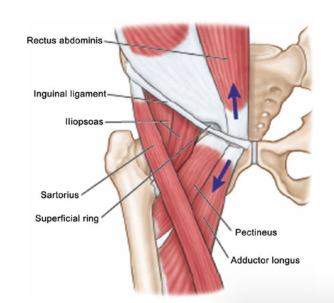 La manifestazione della sintomatologia può assumere delle sfumature differenti a seconda della causa riscontrata in acuto o nel cronico.
La manifestazione della sintomatologia può assumere delle sfumature differenti a seconda della causa riscontrata in acuto o nel cronico.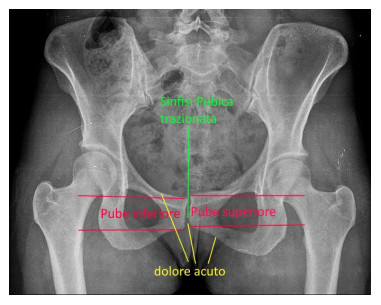 Le indagini diagnostiche sono fondamentali e particolarmente utili risultano la radiografie del bacino e l’ecografia del pacchetto muscolare nella zona di inserzione pubica.
Le indagini diagnostiche sono fondamentali e particolarmente utili risultano la radiografie del bacino e l’ecografia del pacchetto muscolare nella zona di inserzione pubica. Sia in fase acuta che cronica, è necessario un periodo di riposo sufficiente a supportare le cure per il ripristino della guarigione.
Sia in fase acuta che cronica, è necessario un periodo di riposo sufficiente a supportare le cure per il ripristino della guarigione.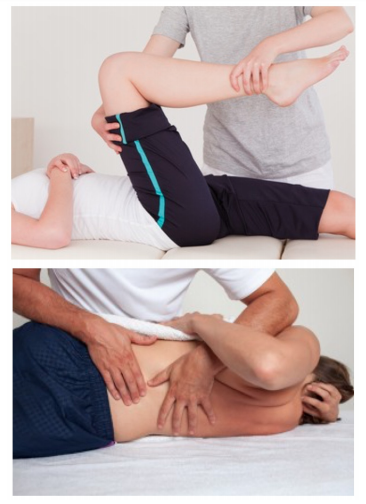 Fondamentale è l’utilizzo di fisioterapia con terapie strumentali mirate a scemare l’infiammazione e a migliorare il trofismo cellulare.
Fondamentale è l’utilizzo di fisioterapia con terapie strumentali mirate a scemare l’infiammazione e a migliorare il trofismo cellulare. Il nervo sciatico è un nervo formato da varie radici nervose del midollo spinale, più precisamente dalla cauda equina e fuoriescono dalla colonna vertebrale tramite i forami di coniugazione.
Il nervo sciatico è un nervo formato da varie radici nervose del midollo spinale, più precisamente dalla cauda equina e fuoriescono dalla colonna vertebrale tramite i forami di coniugazione.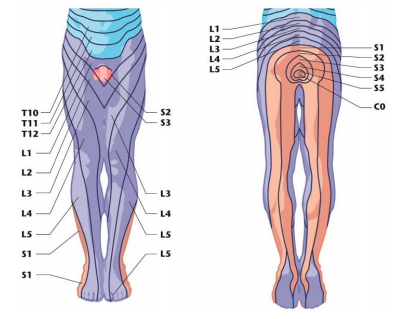 Come ho già accennato prima, il territorio di sviluppo patologico è esteso e ben distinto, ma spesso viene confuso nella diagnosi, con patologie di tipo vertebrale che danno una manifestazione similare ma che si estendono con un irradiazione molto più breve, colpendo ad esempio solamente il gluteo o la coscia spesso nella porzione posteriore.
Come ho già accennato prima, il territorio di sviluppo patologico è esteso e ben distinto, ma spesso viene confuso nella diagnosi, con patologie di tipo vertebrale che danno una manifestazione similare ma che si estendono con un irradiazione molto più breve, colpendo ad esempio solamente il gluteo o la coscia spesso nella porzione posteriore. Comunemente si associa questa patologia ad un’ernia discale, nel momento in cui il nucleo erniato va a comprimere la radice nervosa inducendone un’irritazione e un’ infiammazione.
Comunemente si associa questa patologia ad un’ernia discale, nel momento in cui il nucleo erniato va a comprimere la radice nervosa inducendone un’irritazione e un’ infiammazione. ipossia o anossia per riduzione della portata arteriosa inerente alla radice nervosa
ipossia o anossia per riduzione della portata arteriosa inerente alla radice nervosa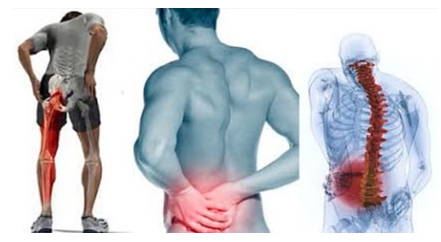 È chiaro che a seconda della categoria della causa scatenante, sarà diverso il piano terapeutico e il tempo di recupero per tornare ad uno stato di salute effettivo ed efficiente.
È chiaro che a seconda della categoria della causa scatenante, sarà diverso il piano terapeutico e il tempo di recupero per tornare ad uno stato di salute effettivo ed efficiente. Nell’utilizzo della diagnostica per immagini o di quella strumentale, è fondamentale l’utilizzo di RM lombo-sacrale, per studiare lo stato anatomico delle strutture discali e radicolari, sia nel passaggio del canale midollare e sia in quello del forame di coniugazione.
Nell’utilizzo della diagnostica per immagini o di quella strumentale, è fondamentale l’utilizzo di RM lombo-sacrale, per studiare lo stato anatomico delle strutture discali e radicolari, sia nel passaggio del canale midollare e sia in quello del forame di coniugazione. L’osteopatia mette in libertà le strutture articolari bloccate, liberando i forami di coniugazione da restrizioni che, se mantenute, avrebbero solamente rinforzato lo stato patologico.
L’osteopatia mette in libertà le strutture articolari bloccate, liberando i forami di coniugazione da restrizioni che, se mantenute, avrebbero solamente rinforzato lo stato patologico. Nel caso la sciatalgia di natura discale erniaria, resistente ad ogni tipo di trattamento per grandezza o posizione, si può intervenire con la chirurgia eliminando il tessuto che comprime la radice nervosa, ripulendo la zona da eventuali aderenze create dal nucleo discale espulso, decongestionando la radice nervosa.
Nel caso la sciatalgia di natura discale erniaria, resistente ad ogni tipo di trattamento per grandezza o posizione, si può intervenire con la chirurgia eliminando il tessuto che comprime la radice nervosa, ripulendo la zona da eventuali aderenze create dal nucleo discale espulso, decongestionando la radice nervosa. L’asma è una patologia cronica ostruttiva reversibile delle vie aeree.
L’asma è una patologia cronica ostruttiva reversibile delle vie aeree. Queste due condizioni provocano:
Queste due condizioni provocano: Le via aeree sono simili ai rami di un albero, dove il tronco è la trachea e la chioma sono i polmoni.
Le via aeree sono simili ai rami di un albero, dove il tronco è la trachea e la chioma sono i polmoni. Il paziente asmatico sintomatico ha queste caratteristiche:
Il paziente asmatico sintomatico ha queste caratteristiche: La sintomatologia ha varie sfumature di intensità e di aggressività, pertanto nelle fasi iniziali di insorgenza della malattia, non sempre ci si rende conto di quanto stia accadendo e non sempre il soggetto si preoccupa al punto da farsi visitare.
La sintomatologia ha varie sfumature di intensità e di aggressività, pertanto nelle fasi iniziali di insorgenza della malattia, non sempre ci si rende conto di quanto stia accadendo e non sempre il soggetto si preoccupa al punto da farsi visitare. Le allergie possono essere riferite a qualunque cosa come:
Le allergie possono essere riferite a qualunque cosa come: Una nota a se merita l’asma provocata dal reflusso gastro-esofageo; il passaggio a ritroso di cibo e di succhi gastrici dallo stomaco all’esofago, mette il soggetto nella condizione di respirare una parziale quantità di molecole aeree degli acidi dello stomaco, che irritando i bronchi di un soggetto sensibile, può causare un attacco acuto di asma.
Una nota a se merita l’asma provocata dal reflusso gastro-esofageo; il passaggio a ritroso di cibo e di succhi gastrici dallo stomaco all’esofago, mette il soggetto nella condizione di respirare una parziale quantità di molecole aeree degli acidi dello stomaco, che irritando i bronchi di un soggetto sensibile, può causare un attacco acuto di asma. Per la diagnosi di asma un esame diretto di facile utilizzo e di poco impegno è la spirometria, esame per merito del quale si può misurare il cambiamento di volume del sistema respiratorio, utilizzando una inspirazione ed una espirazione massimale lenta.
Per la diagnosi di asma un esame diretto di facile utilizzo e di poco impegno è la spirometria, esame per merito del quale si può misurare il cambiamento di volume del sistema respiratorio, utilizzando una inspirazione ed una espirazione massimale lenta. Vengono usati dei farmaci di fondo che si assumono in maniera continuativa per tenere sotto controllo la patologia e dei farmaci al bisogno da utilizzare per una reale necessità al momento dell’acutizzazione sintomatica.
Vengono usati dei farmaci di fondo che si assumono in maniera continuativa per tenere sotto controllo la patologia e dei farmaci al bisogno da utilizzare per una reale necessità al momento dell’acutizzazione sintomatica. Insieme alla cura farmacologica non va dimenticata una terapia manuale adatta, applicata dallo specialista, ad azione diretta e indiretta che possa aumentare la capacità polmonare, che riesca ad aumentare l’elasticità della gabbia toracica, del diaframma e dello stretto toracico superiore.
Insieme alla cura farmacologica non va dimenticata una terapia manuale adatta, applicata dallo specialista, ad azione diretta e indiretta che possa aumentare la capacità polmonare, che riesca ad aumentare l’elasticità della gabbia toracica, del diaframma e dello stretto toracico superiore.  E’ un dolore di multifattoriale e di varia entità che colpisce la regione della testa in tutte le sue componenti, muscoli, tendini, membrane intracraniche, tessuto fasciale di congiunzione, organi, strutture vascolari, articolazioni, ad eccezione del tessuto cerebrale in quanto tale perché privo di nocicettori, ovvero di cellule che captano e innescano la sensazione del dolore.
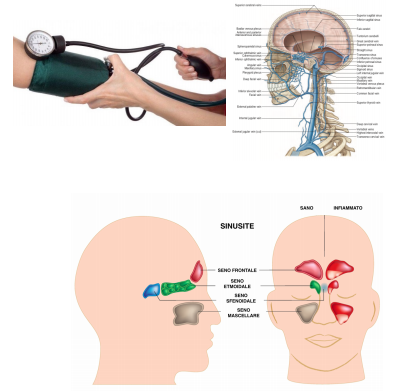
E’ un dolore di multifattoriale e di varia entità che colpisce la regione della testa in tutte le sue componenti, muscoli, tendini, membrane intracraniche, tessuto fasciale di congiunzione, organi, strutture vascolari, articolazioni, ad eccezione del tessuto cerebrale in quanto tale perché privo di nocicettori, ovvero di cellule che captano e innescano la sensazione del dolore. Gli studi per capire questa patologia si perdono nel tempo, ma i primi tentativi di classificazione più conformi a noi si rifanno all seconda metà del 1600, ed è anche per questo che oggi non abbiamo una classificazione unica;
Gli studi per capire questa patologia si perdono nel tempo, ma i primi tentativi di classificazione più conformi a noi si rifanno all seconda metà del 1600, ed è anche per questo che oggi non abbiamo una classificazione unica;

 Con tale considerazione viene facile applicare un ragionamento causa-effetto-risoluzione sulle cefalee di origine secondaria e meno per le cefalee di tipo primario.
Con tale considerazione viene facile applicare un ragionamento causa-effetto-risoluzione sulle cefalee di origine secondaria e meno per le cefalee di tipo primario. Per approcciare una patologia cosi diffusa e complessa, diventa fondamentale fare una buona anamnesi (raccolta di dati clinici fisiologici e patologici sia personali che familiari, a scopo diagnostico), con la quale stabilire una diagnosi il più possibile precisa ed associare la cura migliore per avere una rapida e duratura riduzione delle manifestazioni e dei sintomi.
Per approcciare una patologia cosi diffusa e complessa, diventa fondamentale fare una buona anamnesi (raccolta di dati clinici fisiologici e patologici sia personali che familiari, a scopo diagnostico), con la quale stabilire una diagnosi il più possibile precisa ed associare la cura migliore per avere una rapida e duratura riduzione delle manifestazioni e dei sintomi. Nelle cefalee primarie bisogna trovare il giusto equilibrio tra:
Nelle cefalee primarie bisogna trovare il giusto equilibrio tra: Nei casi di cefalee secondarie invece sono spesso prescritti esami appropriati per confermare la causa scatenante, che possa influire sulla comparsa del mal di testa.
Nei casi di cefalee secondarie invece sono spesso prescritti esami appropriati per confermare la causa scatenante, che possa influire sulla comparsa del mal di testa.