Esercizi per la Dorsalgia
In passato ho parlato della dorsalgia (leggi l’articolo)e per approfondire l’argomento, nell’articolo di oggi, vi metto a disposizione una serie di esercizi utili per migliorare l’articolarità e il tono-trofismo muscolare.
ALCUNI SEMPLICI ESERCIZI PER LA DORSALGIA
Abbiamo capito che la salute della colonna cervicale, lombare e ovviamente dello stesso tratto dorsale, passa inevitabilmente per il buon funzionamento e il buon equilibrio del segmento vertebrale in questione, insieme alla gabbia toracica della quale ne fa parte.
Ma entriamo subito nel vivo dell’argomento dividendo gli esercizi in un capitolo articolare, un capitolo respiratorio toracico e un capitolo muscolare.
CAPITOLO ARTICOLARE
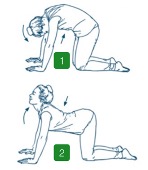 Dalla posizione quadrupedica alterno la fase 1, dove curvo la schiena in alto verso il soffitto e abbasso la testa verso le braccia, per poi arrivare alla fase 2 dove inarco la schiena portando la pancia verso il pavimento, spostando la testa in alto e in dietro.
Dalla posizione quadrupedica alterno la fase 1, dove curvo la schiena in alto verso il soffitto e abbasso la testa verso le braccia, per poi arrivare alla fase 2 dove inarco la schiena portando la pancia verso il pavimento, spostando la testa in alto e in dietro.
- 6 movimenti completi delle 2 fasi.
In ogni fase mantengo la posizione massima raggiunta per 10 secondi.Questo esercizio migliora l’articolarità della colonna dorsale in flessione ed estensione
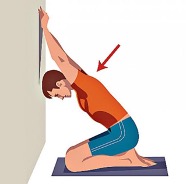 Mi posiziono in ginocchio frontalmente ad una parete,
Mi posiziono in ginocchio frontalmente ad una parete,
alzo le braccia sopra la testa tenendole vicine tra di loro eposando le mani sul muro.
Il sedere sta sui talloni.
La testa scende in avanti.
Allungo le braccia verso l’alto, facendo strusciare le mani sul piano di appoggio ed estendendo contemporaneamente la schiena il più possibile, come mostrato dalla freccia, mantenendo fisso il contatto tra il sedere e i talloni
- 5 volte mantenendo la posizione massima raggiunta per 30 secondi
Questo esercizio serve a mobilizzare la colonna dorsale in estensione, evitando il compenso delle scapole e allungando la muscolatura toraco-lombare.
 Dopo essermi posizionato in ginocchio, in maniera cauta, vado a prendere, prima con una mano e poi con l’altra, entrambi i talloni dei piedi.
Dopo essermi posizionato in ginocchio, in maniera cauta, vado a prendere, prima con una mano e poi con l’altra, entrambi i talloni dei piedi.
Se dovessi avere difficoltà a raggiungere i talloni, posso tenere i piedi a martello poggiando sulle dita e non sul collo del piede.
Quando con le mani mi sono agganciato ai talloni, sollevo la testa ed il mento verso il soffitto.
- 3 volte mantenendo la posizione massima raggiunta per 25 secondi
Questo esercizio porta ad estendere la colonna dorsale e ad allungare la catena muscolare anteriore.
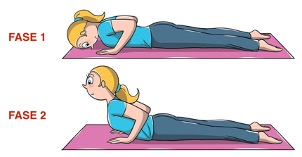 Parto dalla posizione prona con le mani in appoggio vicino al busto.
Parto dalla posizione prona con le mani in appoggio vicino al busto.
Nella fase1 prendo aria facendo un atto inspiratorio profondo.
Nella fase 2 trattengo l’aria ed inizio un’estensione del busto, del collo e della testa facendo forza sulle braccia e stando attento a non sollevare il bacino da terra.
- 3 volte mantenendo la posizione massima raggiunta per 40 secondi
Questo esercizio aiuta a mobilizzare la colonna sui piani articolari antigravitari posteriori, estremizzando il movimento dei tessuti molli della catena anteriore.
 Parto dalla posizione seduta con le gambe incrociate, sdraiandomi poi lungo la schiena e posizionando bene la nuca sul pavimento, che diventerà insieme ai glutei, i due punti di appoggio per inarcare la schiena verso l’alto, sollevando il mento e arretrando la testa come indicato dalle frecce
Parto dalla posizione seduta con le gambe incrociate, sdraiandomi poi lungo la schiena e posizionando bene la nuca sul pavimento, che diventerà insieme ai glutei, i due punti di appoggio per inarcare la schiena verso l’alto, sollevando il mento e arretrando la testa come indicato dalle frecce
- 3 volte mantenendo la posizione massima raggiunta per 15 secondi
Questo esercizio mi consente di migliorare la mobilità estensoria delle vertebre dorsali alte, allungando la catena fasciale e muscolare anteriore del collo e del torace.
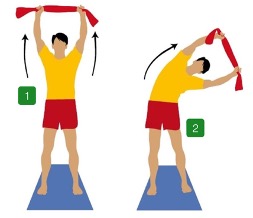 Parto dalla stazione eretta con le braccia ben distese in alto, fermate da un bastone o da un asciugamano.
Parto dalla stazione eretta con le braccia ben distese in alto, fermate da un bastone o da un asciugamano.
Dalla posizione 1 mi inclino lateralmente chiudendomi sul fianco sinistro e allungando il più possibile il lato destro, fino ad arrivare alla posizione 2.
- 5 volte inclinandomi a sinistra, mantenendo la posizione massima raggiunta per 30 secondi
- 5 volte inclinando a destra, mantenendo la posizione massima raggiunta per 30 secondi
Questo esercizio permette di mobilizzare in lateralità la catena vertebrale dorsale e di allungare la muscolatura del torace del lato convesso.
 Dalla posizione quadrupedica allungo le braccia in avanti mantenendo i femori (le cosce) perpendicolari al suolo, a questo punto la spalla sinistra verrà appoggiata al pavimento e il suo braccio sarà disteso come nella figura, in questo modo otterrò una rotazione ed un allungamento del busto, associata a quella della scapola sul torace.
Dalla posizione quadrupedica allungo le braccia in avanti mantenendo i femori (le cosce) perpendicolari al suolo, a questo punto la spalla sinistra verrà appoggiata al pavimento e il suo braccio sarà disteso come nella figura, in questo modo otterrò una rotazione ed un allungamento del busto, associata a quella della scapola sul torace.
- 5 volte con la spalla sinistra mantenendo la posizione per 10 secondi
- 5 volte con la spalla destra mantenendo la posizione per 10 secondi
Questo esercizio perdette di mobilizzare in rotazione la colonna dorsale mettendo in allungamento la catena muscolare rotatoria vertebrale e la catena muscolare scapolare.
CAPITOLO RESPIRATORIO
 Nella fase 1 con la schiena ben eretta e la testa che mantiene un unico allineamento rispetto all’appoggio a terra del bacino, faccio un’ispirazione profonda gonfiando il più possibile il torace e soprattutto la pancia.
Nella fase 1 con la schiena ben eretta e la testa che mantiene un unico allineamento rispetto all’appoggio a terra del bacino, faccio un’ispirazione profonda gonfiando il più possibile il torace e soprattutto la pancia.
Nella fase 2 mantenendo la stessa posizione descritta nella fase 1, faccio un’espirazione profonda e prolungata, buttando fuori tutta l’aria che ho, accompagnando contemporaneamente le spalle verso il basso e spingendo la testa verso l’alto (come se qualcuno ci tirasse per i capelli).
Nell’espirazione forzata è importante che i muscoli dell’addome facciano venire la pancia in fuori il più possibile.
- 10 volte (ognuna completa delle 2 fasi in sequenza).
Questo esercizio permette di svincolare il rapporto del cingolo scapolare rispetto al collo e rispetto alla zona toracica alta.
 Nella fase 1 devo fare un atto inspiratorio, cercando di prendere più aria possibile, gonfiano oltre al torace anche la pancia.
Nella fase 1 devo fare un atto inspiratorio, cercando di prendere più aria possibile, gonfiano oltre al torace anche la pancia.
Nella fase 2 devo fare un’espirazione forzata, andando ad eliminare quanta più aria possibile, facendo lo sforzo di sollevare l’addome verso l’alto e contemporaneamente di abbassare il costato verso le caviglie.
- 10 volte (ognuna completa delle 2 fasi in sequenza).
Questo esercizio serve ad allungare il più possibile la muscolatura respiratoria primaria e accessoria, la quale collaborando in maniera diretta e indiretta con le spalle e con il dorso ,può essere una chiave importante per ottimizzare il funzionamento meccanico, neurologico, e fluidico (arterioso, venoso, linfatico), migliorando il benessere complessivo.
CAPITOLO MUSCOLARE
 Sono sdraiato pancia in sotto, posizionando la fronte sul piano di appoggio e tenendo le braccia distese lungo i fianchi.
Sono sdraiato pancia in sotto, posizionando la fronte sul piano di appoggio e tenendo le braccia distese lungo i fianchi.
Sollevo le spalle da terra e mantenendole distaccate dal pavimento, faccio un movimento con le braccia ad arco portandole dai fianchi ad unirsi sopra la testa.
- 30 movimenti consecutivi, ripetuti per 3 serie
Questo esercizio mi permette di rinforzare la muscolatura delle scapole, dei trapezi e dei paravertebrali, per migliorare il tono-trofismo dei gruppi muscolari antigravitari.
 Parto dalla posizione quadrupedica, per arrivare a sollevare il braccio sinistro e la gamba destra (braccio e gamba opposti).
Parto dalla posizione quadrupedica, per arrivare a sollevare il braccio sinistro e la gamba destra (braccio e gamba opposti).
Il braccio sinistro sarà ben dritto e allineato con il busto. La gamba destra sarà ben dritta, con il piede a martello e allineata con il busto.
- 7 volte per incrocio dei due lati, mantenendo la posizione raggiunta per 60 secondi.
Questo esercizio mi permetterà di rinforzare la muscolatura vertebrale crociata di tutta la colonna, in maniera armonica e sincrona.
 Mi posiziono come nella figura rappresentata, con i gomiti fermi all’altezza delle spalle e i palmi delle mani poggiate al pavimento.
Mi posiziono come nella figura rappresentata, con i gomiti fermi all’altezza delle spalle e i palmi delle mani poggiate al pavimento.
- 4 volte mantenendo la posizione per 30 secondi
Questo esercizio mi permette di rafforzare la muscolatura della colonna migliorandone la stabilità e la resistenza.
 Parto dalla posizione eretta per poi flettere il busto a 90° circa come mostrato nella foto, tenero le gambe ben distese.
Parto dalla posizione eretta per poi flettere il busto a 90° circa come mostrato nella foto, tenero le gambe ben distese.
Impugno un elastico da esercizio fisico, fissato a terra dai miei piedi.
- Da questa posizione traziono gli elastici verso la pancia, mantenendo i gomiti stretti al busto.
30 movimento consecutivi ripetuti per 5 serie.
Questo esercizio mi permette di rinforzare i muscoli stabilizzatori della colonna dorso-lombare, di tonificare e allenare i muscoli delle scapole e del tratto medio-superiore vertebro-dorsale.
 Dalla posizione eretta porto i palmi delle mani a congiungersi dietro la schiena, come mostrato nella foto, esercitando una spinta costante per forza e intensità.
Dalla posizione eretta porto i palmi delle mani a congiungersi dietro la schiena, come mostrato nella foto, esercitando una spinta costante per forza e intensità.
- 5 volte mantenendo la massima spinta raggiunta per 20 secondi.
Questo esercizio mi permette di stabilizzare la muscolatura delle scapole e favorire l’estensione della colonna vertebrale dorsale.
Oggi abbiamo visto come poter affrontare i problemi di dorsalgia con esercizi specifici e mirati.
Sicuramente ne troverete beneficio, diminuirete di molto i vostri dolori, recuperando forza e migliorando la postura.
Ricordate che l’impegno personale nell’affrontare un percorso di cura è fondamentale e ha bisogno della costanza a lungo termine.


 Si sviluppano per la fusione con la base sacrale di entrambe le apofisi traverse di L5 (SACRALIZZAZIONE), o di una delle due apofisi traverse di L5 (EMISACRALIZZAZIONE), rendendo l’ultima vertebra lombare strutturalmente saldata al segmento sottostante.
Si sviluppano per la fusione con la base sacrale di entrambe le apofisi traverse di L5 (SACRALIZZAZIONE), o di una delle due apofisi traverse di L5 (EMISACRALIZZAZIONE), rendendo l’ultima vertebra lombare strutturalmente saldata al segmento sottostante. La vertebra di L5 risulta normo formata nel corpo vertebrale e nel disco intervertebrale, ma con la presenza di megapofisi trasverse che si salderanno al sacro nel periodo dello sviluppo e dell’ossificazione dei nuclei di accrescimento.
La vertebra di L5 risulta normo formata nel corpo vertebrale e nel disco intervertebrale, ma con la presenza di megapofisi trasverse che si salderanno al sacro nel periodo dello sviluppo e dell’ossificazione dei nuclei di accrescimento. L5 può fare movimenti di inclinazione laterale, di flesso – estensione, è la vertebra con maggior rotazione di tutto il segmento lombare, ed inoltre funge da fulcro di accomodamento e trasmissione delle torsioni sacrali alle vertebre inferiori della colonna.
L5 può fare movimenti di inclinazione laterale, di flesso – estensione, è la vertebra con maggior rotazione di tutto il segmento lombare, ed inoltre funge da fulcro di accomodamento e trasmissione delle torsioni sacrali alle vertebre inferiori della colonna. riduzione del lume del forame di coniugazione con irritazione del ramo meningeo del nervo di competenza.
riduzione del lume del forame di coniugazione con irritazione del ramo meningeo del nervo di competenza. Non potendo recuperare in nessun modo il movimento della 5° vertebra lombare, si dovrà assolutamente puntare sulla prevenzione, favorendo il compenso delle strutture precedentemente indicate.
Non potendo recuperare in nessun modo il movimento della 5° vertebra lombare, si dovrà assolutamente puntare sulla prevenzione, favorendo il compenso delle strutture precedentemente indicate. La sindrome di BAASTRUP è un’affezione ortopedica a carico delle apofisi spinose vertebrali, generalmente con interessamento degli ultimi segmenti L3-L4-L5.
La sindrome di BAASTRUP è un’affezione ortopedica a carico delle apofisi spinose vertebrali, generalmente con interessamento degli ultimi segmenti L3-L4-L5.
 La sindrome di Baastrup è asintomatica nelle fasi iniziali, per poi arrecare dolore puntiforme nella zona di contatto delle apofisi spinose interessate dall’impingment, creando un’irritazione delle corticali ossee, oppure una borsite delle sierose, che si sono venute a formare come condizione anatomopatologica precedente indicata.
La sindrome di Baastrup è asintomatica nelle fasi iniziali, per poi arrecare dolore puntiforme nella zona di contatto delle apofisi spinose interessate dall’impingment, creando un’irritazione delle corticali ossee, oppure una borsite delle sierose, che si sono venute a formare come condizione anatomopatologica precedente indicata. Come indicato precedentemente la condizione di sviluppo della sindrome di Baastrup parte da una crescita anomala di megapofisi spinose, perlopiù del segmento lombare inferiore.
Come indicato precedentemente la condizione di sviluppo della sindrome di Baastrup parte da una crescita anomala di megapofisi spinose, perlopiù del segmento lombare inferiore. La diagnostica per immagini è sicuramente la strada più veloce e più sicura per diagnosticare la sindrome di Baastrup, perché sia attraverso l’RX, la RM e la TC, è possibile valutare la morfologia delle apofisi spinose e la presenza di un contatto anomale tra di esse.
La diagnostica per immagini è sicuramente la strada più veloce e più sicura per diagnosticare la sindrome di Baastrup, perché sia attraverso l’RX, la RM e la TC, è possibile valutare la morfologia delle apofisi spinose e la presenza di un contatto anomale tra di esse. La terapia che si prevede nella sindrome di Baastrup è inizialmente di tipo farmacologica, utilizzando composti con capacità di ridurre l’infiammazione come i fans e i miorilassanti che hanno lo scopo di attenuare lo stato di contrattura muscolare.
La terapia che si prevede nella sindrome di Baastrup è inizialmente di tipo farmacologica, utilizzando composti con capacità di ridurre l’infiammazione come i fans e i miorilassanti che hanno lo scopo di attenuare lo stato di contrattura muscolare. La sacro liete è un’infiammazione localizzata all’articolazione sacro-iliaca.
La sacro liete è un’infiammazione localizzata all’articolazione sacro-iliaca. Ad oggi invece studi accurati, supportati anche da esami strumentali quali rx con un angolo di 30°, rm e tc, hanno constatato il reale apporto biomeccanico, che tale giunzione articolare crea, per un adattamento sia statico che dinamico nel trasferimento di carichi nelle linee discendenti tra la colonna vertebrale e il bacino e nelle linee ascendenti tra l’arto inferiore ed il bacino.
Ad oggi invece studi accurati, supportati anche da esami strumentali quali rx con un angolo di 30°, rm e tc, hanno constatato il reale apporto biomeccanico, che tale giunzione articolare crea, per un adattamento sia statico che dinamico nel trasferimento di carichi nelle linee discendenti tra la colonna vertebrale e il bacino e nelle linee ascendenti tra l’arto inferiore ed il bacino. Vediamo insieme qual’è la topografia del dolore:
Vediamo insieme qual’è la topografia del dolore: Nella diagnosi sarà quasi sempre necessario associare lo studio tramite indagini diagnostiche, valide sia nell’utilizzo di rx che in quello di rm e tc.
Nella diagnosi sarà quasi sempre necessario associare lo studio tramite indagini diagnostiche, valide sia nell’utilizzo di rx che in quello di rm e tc. Il riposo e l’applicazioni del ghiaccio, sono sempre utili nella gestione del dolore della sacro-ileite, anche se in maniera aspecifica.
Il riposo e l’applicazioni del ghiaccio, sono sempre utili nella gestione del dolore della sacro-ileite, anche se in maniera aspecifica. Nel caso in cui la sacro-ileite non risponda a nessuna terapia sopra indicata, si può pensare all’utilizzo di una strada chirurgica, dove vengono presi in considerazioni vari percorsi, tra cui l’artrodesi dell’articolazione stessa, ovvero la fusione delle due giunzioni articolari, così come può essere valutata la denervazione, tramite radiofrequenza, dei rami neurologici periferici che raccolgono le informazioni nocicettive della zona articolare, così come si può optare per l’innesto di stimolatori elettrici per modulare l’afferenza sensoriale articolare e periarticolare.
Nel caso in cui la sacro-ileite non risponda a nessuna terapia sopra indicata, si può pensare all’utilizzo di una strada chirurgica, dove vengono presi in considerazioni vari percorsi, tra cui l’artrodesi dell’articolazione stessa, ovvero la fusione delle due giunzioni articolari, così come può essere valutata la denervazione, tramite radiofrequenza, dei rami neurologici periferici che raccolgono le informazioni nocicettive della zona articolare, così come si può optare per l’innesto di stimolatori elettrici per modulare l’afferenza sensoriale articolare e periarticolare. Dottore mi hanno detto che le ernie del disco rientrano, ma è vero?
Dottore mi hanno detto che le ernie del disco rientrano, ma è vero? Il nucleo polposo è costituto da mucopolisaccaridi, formando una massa di tipo gelatinosa di cui l’85% della sua composizione è di acqua e per la restante parte di proteoglicani; ha la principale funzione di ammortizzatore naturale vertebrale.
Il nucleo polposo è costituto da mucopolisaccaridi, formando una massa di tipo gelatinosa di cui l’85% della sua composizione è di acqua e per la restante parte di proteoglicani; ha la principale funzione di ammortizzatore naturale vertebrale. I dischi intervertebrali hanno un’irrorazione ematica solamente nei primi anni di vita, che tende a scomparire verso i 25 anni, affidando la propria vitalità biologica al principio dell’osmosi, sfruttata per contiguità con i letti capillari vascolari dei piatti discali vertebrali, attivata tramite il movimento vertebrale stesso e i cambi di pressione.
I dischi intervertebrali hanno un’irrorazione ematica solamente nei primi anni di vita, che tende a scomparire verso i 25 anni, affidando la propria vitalità biologica al principio dell’osmosi, sfruttata per contiguità con i letti capillari vascolari dei piatti discali vertebrali, attivata tramite il movimento vertebrale stesso e i cambi di pressione. I dischi intervertebrali hanno un’altezza che si differenzia a seconda del livello dove sono alloggiati.
I dischi intervertebrali hanno un’altezza che si differenzia a seconda del livello dove sono alloggiati. Le cause più comuni della degenerazione discale sono:
Le cause più comuni della degenerazione discale sono: La seconda valutazione è sulla posizione dell’ernia stessa, che si può collocare in zone diverse del canale vertebrale midollare, andando ad occupare uno spazio mediano, una porzione paramediana o affacciarsi nel frame di coniugazione.
La seconda valutazione è sulla posizione dell’ernia stessa, che si può collocare in zone diverse del canale vertebrale midollare, andando ad occupare uno spazio mediano, una porzione paramediana o affacciarsi nel frame di coniugazione. Abbiamo capito quindi che l’ernia ha la possibilità di mobilizzarsi e la sua capacità è proporzionale rispetto a tre parametri principali:
Abbiamo capito quindi che l’ernia ha la possibilità di mobilizzarsi e la sua capacità è proporzionale rispetto a tre parametri principali: Il MODIC 1, ovvero la base di partenza della patologia vertebrale in questione, viene catalogato come appartenente alle famiglia delle malattie infiammatorie non infettive della colonna vertebrale.
Il MODIC 1, ovvero la base di partenza della patologia vertebrale in questione, viene catalogato come appartenente alle famiglia delle malattie infiammatorie non infettive della colonna vertebrale. Il tipo 2 (MODIC 2) rappresenta la sostituzione adiposa del midollo rosso, ovvero la zona della spongia ossea, ormai libera dall’edema, viene riempita di grasso.
Il tipo 2 (MODIC 2) rappresenta la sostituzione adiposa del midollo rosso, ovvero la zona della spongia ossea, ormai libera dall’edema, viene riempita di grasso. I sintomi che i pazienti affetti da MODIC raccontano durante l’anamnesi sono:
I sintomi che i pazienti affetti da MODIC raccontano durante l’anamnesi sono: La RM è l’indagine diagnostica che riesce a visualizzare nella maniera migliore i vari stadi patologici del MODIC, analizzando l’elaborazione delle immagine nelle sequenze T1 e T2, differenziandone il colore in maniera sufficientemente precisa e così rappresentandole:
La RM è l’indagine diagnostica che riesce a visualizzare nella maniera migliore i vari stadi patologici del MODIC, analizzando l’elaborazione delle immagine nelle sequenze T1 e T2, differenziandone il colore in maniera sufficientemente precisa e così rappresentandole: Qualora si riscontri il MODIC nella sua prima fase, può essere utile richiedere delle indagini di laboratorio per escludere reazioni di tipo autoimmunitario, oppure la presenza di infezioni, o di dismetabolismi di vario genere, nella ricerca di un’eziologia, plausibile tra tutte le varie cause possibili.
Qualora si riscontri il MODIC nella sua prima fase, può essere utile richiedere delle indagini di laboratorio per escludere reazioni di tipo autoimmunitario, oppure la presenza di infezioni, o di dismetabolismi di vario genere, nella ricerca di un’eziologia, plausibile tra tutte le varie cause possibili. 1) tendete le braccia distese sul pavimento e il sedere poggiato sui talloni. Il sedere in appoggio sui piedi rimane un punto fisso mentre le braccia cercheranno di allungarsi al loro massimo strusciando le mani sul pavimento.
1) tendete le braccia distese sul pavimento e il sedere poggiato sui talloni. Il sedere in appoggio sui piedi rimane un punto fisso mentre le braccia cercheranno di allungarsi al loro massimo strusciando le mani sul pavimento. 2) dalla posizione quadrupedica si alterna la fase 1, dove la schiena si curva in alto vero il soffitto e la testa si abbassa verso le braccia, per poi arrivare alla fase 2 dove la schiena si inarca portando la pancia verso il pavimento, con la testa che si posta il alto e in dietro.
2) dalla posizione quadrupedica si alterna la fase 1, dove la schiena si curva in alto vero il soffitto e la testa si abbassa verso le braccia, per poi arrivare alla fase 2 dove la schiena si inarca portando la pancia verso il pavimento, con la testa che si posta il alto e in dietro. 3) dalla posizione quadrupedica allungate le braccia in avanti mantenendo i femori (le cosce) perpendicolari al suolo, a questo punto la spalla sinistra verrà appoggiata al pavimento e il suo braccio sarà allungato come nella figura, in questo modo otterrete una rotazione e un allungamento del busto associata a quella della scapola sul torace.
3) dalla posizione quadrupedica allungate le braccia in avanti mantenendo i femori (le cosce) perpendicolari al suolo, a questo punto la spalla sinistra verrà appoggiata al pavimento e il suo braccio sarà allungato come nella figura, in questo modo otterrete una rotazione e un allungamento del busto associata a quella della scapola sul torace. 4) accovacciatevi verso terra e con le braccia che avvolgono le ginocchia, posizionate la schiena contro la parete, cercando di mantenere la fascia lombare, il dorso e la nuca, ben aderenti all’appoggio contro il muro e contemporaneamente fate scivolare la testa verso il soffitto, in maniera da dare il massimo allungamento alla colonna vertebrale.
4) accovacciatevi verso terra e con le braccia che avvolgono le ginocchia, posizionate la schiena contro la parete, cercando di mantenere la fascia lombare, il dorso e la nuca, ben aderenti all’appoggio contro il muro e contemporaneamente fate scivolare la testa verso il soffitto, in maniera da dare il massimo allungamento alla colonna vertebrale. 5) dalla posiziona seduta con entrambe le gambe estese, ruotate il busto verso destra, al massimo delle sue possibilità, accompagnandolo con la torsione della testa e del collo. Flettete l’anca e il ginocchio scavalcando la gamba sinistra che continua ad essere estesa e poggiate i palmi delle mani a terra per dare stabilità alla posizione raggiunta. Questo esercizio vi aiuterà a migliorare la rotazione della colonna vertebrale e ad allungare le catene muscolari rotatorie crociate.
5) dalla posiziona seduta con entrambe le gambe estese, ruotate il busto verso destra, al massimo delle sue possibilità, accompagnandolo con la torsione della testa e del collo. Flettete l’anca e il ginocchio scavalcando la gamba sinistra che continua ad essere estesa e poggiate i palmi delle mani a terra per dare stabilità alla posizione raggiunta. Questo esercizio vi aiuterà a migliorare la rotazione della colonna vertebrale e ad allungare le catene muscolari rotatorie crociate. 6) dalla posizione di partenza sdraiati a terra, con le braccia larghe a 90°, con le ginocchia piegate, con i piedi in appoggio al pavimento, fate una rotazione di entrambe le ginocchia verso sinistra e la testa in contro torsione verso destra. In questo modo otterrete una mobilizzazione della zona lombare, armonizzata dal resto della colonna e un allungamento dei muscoli rotatori profondi delle vertebre.
6) dalla posizione di partenza sdraiati a terra, con le braccia larghe a 90°, con le ginocchia piegate, con i piedi in appoggio al pavimento, fate una rotazione di entrambe le ginocchia verso sinistra e la testa in contro torsione verso destra. In questo modo otterrete una mobilizzazione della zona lombare, armonizzata dal resto della colonna e un allungamento dei muscoli rotatori profondi delle vertebre. 7) partendo dalla posizione supina, portate un ginocchio per volta verso il petto, cercando di allungare il più possibile la muscolatura lombare, per consentire l’apertura degli spazi articolari vertebrali. Nel contempo allungate la testa e quindi la colonna cervicale, nella direzione indicata dalla freccia verde, in maniera da stabilizzare la restante parte della colonna vertebrale.
7) partendo dalla posizione supina, portate un ginocchio per volta verso il petto, cercando di allungare il più possibile la muscolatura lombare, per consentire l’apertura degli spazi articolari vertebrali. Nel contempo allungate la testa e quindi la colonna cervicale, nella direzione indicata dalla freccia verde, in maniera da stabilizzare la restante parte della colonna vertebrale. 8) stando in posizione supina sul bordo di un piano rialzato (un letto dal materasso duro oppure un tavolo solido), portate il ginocchio destro al petto, mentre tutto l’arto inferiore sinistro lo lasciate penzoloni fuori dal piano di appoggio, in maniera tale che si abbassi al suolo per forza di gravità e per il peso dell’arto stesso. In questo modo potete allungare contemporaneamente la zona vertebrale lombare ed in contemporanea, stimolare l’articolazione dell’anca a recuperare il piano articolare dell’estensione, in stretto rapporto di collaborazione con il bacino e il segmento lombare, troppo spesso compromesso dalle cattive posture e dalla sedentarietà.
8) stando in posizione supina sul bordo di un piano rialzato (un letto dal materasso duro oppure un tavolo solido), portate il ginocchio destro al petto, mentre tutto l’arto inferiore sinistro lo lasciate penzoloni fuori dal piano di appoggio, in maniera tale che si abbassi al suolo per forza di gravità e per il peso dell’arto stesso. In questo modo potete allungare contemporaneamente la zona vertebrale lombare ed in contemporanea, stimolare l’articolazione dell’anca a recuperare il piano articolare dell’estensione, in stretto rapporto di collaborazione con il bacino e il segmento lombare, troppo spesso compromesso dalle cattive posture e dalla sedentarietà. 9) partendo dalla posizione supina, impugnate con entrambe le mani le estremità di una benda elastica e posizionate la sua parte centrale sotto la pianta del piede. Portate verso l’alto l’intero arto inferiore destro, mantenendo il ginocchio esteso, rimanendo nella posizione massima raggiunta grazie all’aiuto della stessa benda elastica. In questo modo sarete in grado di allungare la muscolatura degli ischiocrurali, svincolando il bacino e di conseguenza la zona lombare, dalle retrazioni muscolari della catena posteriore.
9) partendo dalla posizione supina, impugnate con entrambe le mani le estremità di una benda elastica e posizionate la sua parte centrale sotto la pianta del piede. Portate verso l’alto l’intero arto inferiore destro, mantenendo il ginocchio esteso, rimanendo nella posizione massima raggiunta grazie all’aiuto della stessa benda elastica. In questo modo sarete in grado di allungare la muscolatura degli ischiocrurali, svincolando il bacino e di conseguenza la zona lombare, dalle retrazioni muscolari della catena posteriore. 10) con la schiena sdraiata a terra e il sedere appoggiato alla base del muro, portate le gambe a distendersi in alto scivolando sulla parete, cercando di estendere le ginocchia al massimo delle vostre possibilità e tenendo entrambi i piedi a martello. In questa posizione eserciterete anche un secondo allungamento della testa e quindi della cervicale in direzione della freccia verde, in maniera tale da eliminare i compensi eventuali delle zone vertebrali superiori. Questa posizione vi permetterà di scaricare la colonna lombare mentre effettuate un allungamento dell’intera catena muscolare posteriore.
10) con la schiena sdraiata a terra e il sedere appoggiato alla base del muro, portate le gambe a distendersi in alto scivolando sulla parete, cercando di estendere le ginocchia al massimo delle vostre possibilità e tenendo entrambi i piedi a martello. In questa posizione eserciterete anche un secondo allungamento della testa e quindi della cervicale in direzione della freccia verde, in maniera tale da eliminare i compensi eventuali delle zone vertebrali superiori. Questa posizione vi permetterà di scaricare la colonna lombare mentre effettuate un allungamento dell’intera catena muscolare posteriore.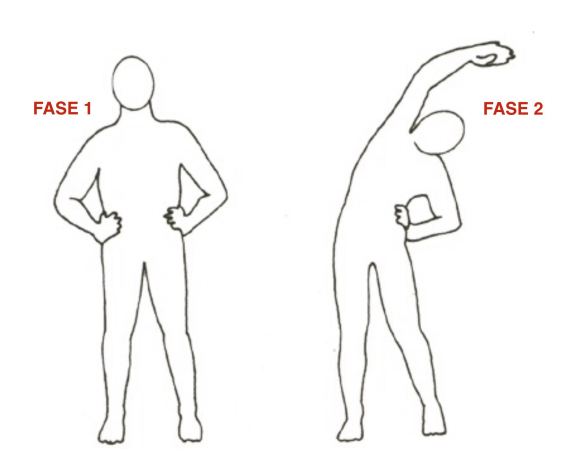 11) dalla posizione in piedi, partite dalla fase 1 di riposo, per arrivare alla fase 2 dove portate il busto ad inclinarsi verso il lato sinistro aiutandovi con l’elevazione dell’arto superiore opposto, il quale con il proprio peso, favorirà la chiusura del fianco sinistro. Questo esercizio vi aiuterà ad aprire i forami di coniugazione del lato destro, ad allungare il muscoli laterali della colonna vertebrale e della cintura addominale.
11) dalla posizione in piedi, partite dalla fase 1 di riposo, per arrivare alla fase 2 dove portate il busto ad inclinarsi verso il lato sinistro aiutandovi con l’elevazione dell’arto superiore opposto, il quale con il proprio peso, favorirà la chiusura del fianco sinistro. Questo esercizio vi aiuterà ad aprire i forami di coniugazione del lato destro, ad allungare il muscoli laterali della colonna vertebrale e della cintura addominale.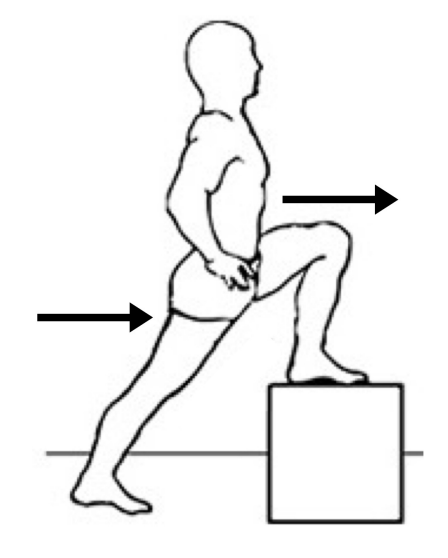 12) poggiate il piede sinistro su un rialzo e tenete il piede destro dietro la linea del busto, con il ginocchio esteso. Portate avanti il bacino, mantenendo il busto eretto e il piede a terra ben piantato, in maniera da stimolare l’anca in appoggio ad estendersi e i muscoli del polpaccio ad allungarsi. Questo esercizio vi permetterà di svincolare l’anca dalla predisposizione di flessione dipesa dalle posture sedentarie e ad allungare la catena antigravitaria della gamba.
12) poggiate il piede sinistro su un rialzo e tenete il piede destro dietro la linea del busto, con il ginocchio esteso. Portate avanti il bacino, mantenendo il busto eretto e il piede a terra ben piantato, in maniera da stimolare l’anca in appoggio ad estendersi e i muscoli del polpaccio ad allungarsi. Questo esercizio vi permetterà di svincolare l’anca dalla predisposizione di flessione dipesa dalle posture sedentarie e ad allungare la catena antigravitaria della gamba.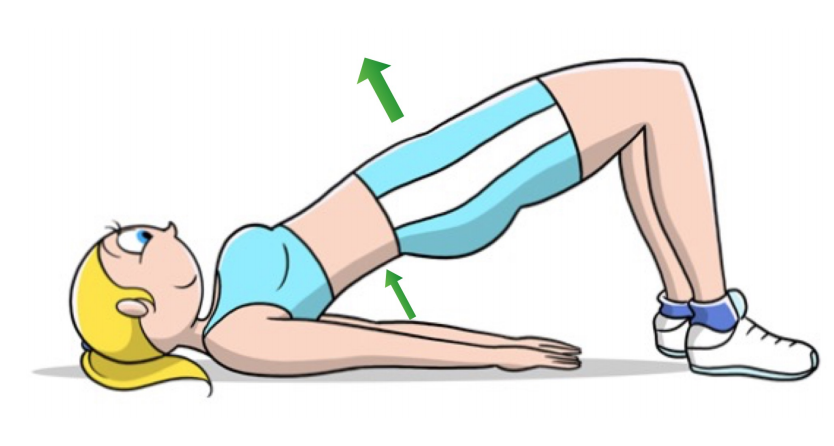 1) partite con la schiena a terra, le ginocchia flesse, i piedi poggiati al suolo e le braccia lungo il busto. Spingete il bacino verso l’alto fino ad inarcare la zona lombare, come indicato dalle due frecce verdi. Questo esercizio vi permetterà di rinforzare sia la zona glutea, che i muscoli profondi del segmento vertebrale dorsale basso e lombare.
1) partite con la schiena a terra, le ginocchia flesse, i piedi poggiati al suolo e le braccia lungo il busto. Spingete il bacino verso l’alto fino ad inarcare la zona lombare, come indicato dalle due frecce verdi. Questo esercizio vi permetterà di rinforzare sia la zona glutea, che i muscoli profondi del segmento vertebrale dorsale basso e lombare.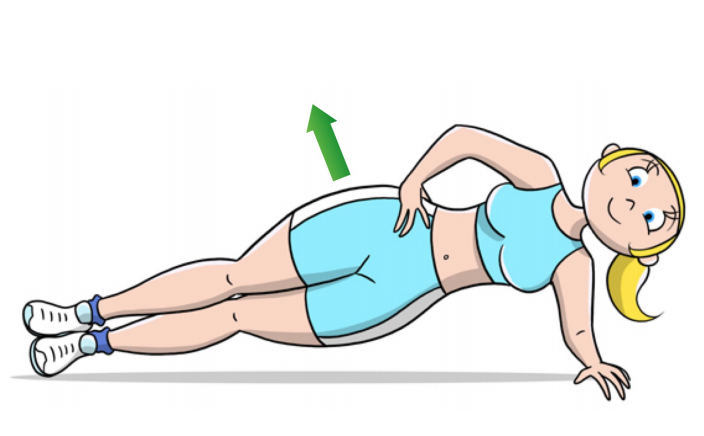 2) partite sul fianco sinistro in appoggio con il gomito a terra e il palmo della mano rivolto verso il pavimento, le gambe sono distese l’una sopra l’altra ben allineate con il resto della colonna vertebrale, i piedi a martello. Da questa posizione spingete sul braccio di appoggio e con la colonna, per mantenere un allineamento vertebrale e portare il fianco destro verso l’alto, come indicato dalla freccia verde. Questo esercizio vi permetterà di rinforzare i gruppi laterali, anteriori e posteriori, stabilizzatori del segmento vertebrale dorsale, lombare e del bacino.
2) partite sul fianco sinistro in appoggio con il gomito a terra e il palmo della mano rivolto verso il pavimento, le gambe sono distese l’una sopra l’altra ben allineate con il resto della colonna vertebrale, i piedi a martello. Da questa posizione spingete sul braccio di appoggio e con la colonna, per mantenere un allineamento vertebrale e portare il fianco destro verso l’alto, come indicato dalla freccia verde. Questo esercizio vi permetterà di rinforzare i gruppi laterali, anteriori e posteriori, stabilizzatori del segmento vertebrale dorsale, lombare e del bacino.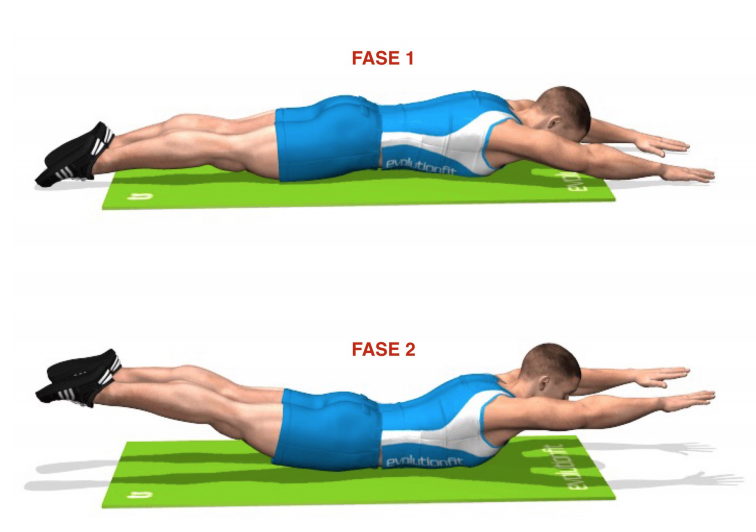 3) partite dalla fase 1 in posizione di riposo con gambe e braccia adagiate a terra. Nella fase 2, contemporaneamente, sollevate entrambe le braccia ed entrambe le gambe verso l’alto, inarcando la zona lombare. Questo esercizio, rinforzerà la muscolatura glutea, lombare, dorsale e cervicale, in maniera sincrona e con una tensione bilanciata, migliorando la stabilizzazione e il sostegno delle vertebre e del bacino.
3) partite dalla fase 1 in posizione di riposo con gambe e braccia adagiate a terra. Nella fase 2, contemporaneamente, sollevate entrambe le braccia ed entrambe le gambe verso l’alto, inarcando la zona lombare. Questo esercizio, rinforzerà la muscolatura glutea, lombare, dorsale e cervicale, in maniera sincrona e con una tensione bilanciata, migliorando la stabilizzazione e il sostegno delle vertebre e del bacino. 4) partite dalla posizione quadrupedica, per arrivare a sollevare il braccio sinistro e la gamba destra (braccio e gamba opposti). Il braccio sinistro sarà ben dritto e allineato con il busto. La gamba destra sarà ben dritta, con il piede a martello e allineata con il busto. Questo esercizio vi permetterà di rinforzare la muscolatura vertebrale crociata di tutta la colonna, in maniera armonica e sincrona.
4) partite dalla posizione quadrupedica, per arrivare a sollevare il braccio sinistro e la gamba destra (braccio e gamba opposti). Il braccio sinistro sarà ben dritto e allineato con il busto. La gamba destra sarà ben dritta, con il piede a martello e allineata con il busto. Questo esercizio vi permetterà di rinforzare la muscolatura vertebrale crociata di tutta la colonna, in maniera armonica e sincrona. Infine concludete la serie di esercizi, in maniera tale da non alzarvi repentinamente da terra, ma di farlo gradualmente, distendendo e rilassando la colonna lombare in primis, con questa posizione seduta, che vede la colonna allungarsi sulle cosce e la testa abbassarsi tra le ginocchia, con le braccia che afferrando le caviglie, aiutano a eseguire il movimento. Mantenete la posizione per 30 secondi e poi potrete alzarvi in piedi lentamente.
Infine concludete la serie di esercizi, in maniera tale da non alzarvi repentinamente da terra, ma di farlo gradualmente, distendendo e rilassando la colonna lombare in primis, con questa posizione seduta, che vede la colonna allungarsi sulle cosce e la testa abbassarsi tra le ginocchia, con le braccia che afferrando le caviglie, aiutano a eseguire il movimento. Mantenete la posizione per 30 secondi e poi potrete alzarvi in piedi lentamente.
 Vediamo di spiegare il perché.
Vediamo di spiegare il perché. E’ allo stesso modo vero che, la colonna vertebrale è legata al cingolo scapolare e pelvico e che tali cingoli collaborano in maniera attiva allo schema del passo per bilanciare la propulsione e la spinta, mantenendo il baricentro ottimale del soggetto, in maniera tale da sviluppare un lavoro sinergico tra le catene muscolari, soprattutto del piano sagittale e orizzontale, con degli adattamenti mirati che si sviluppano sul piano frontale.
E’ allo stesso modo vero che, la colonna vertebrale è legata al cingolo scapolare e pelvico e che tali cingoli collaborano in maniera attiva allo schema del passo per bilanciare la propulsione e la spinta, mantenendo il baricentro ottimale del soggetto, in maniera tale da sviluppare un lavoro sinergico tra le catene muscolari, soprattutto del piano sagittale e orizzontale, con degli adattamenti mirati che si sviluppano sul piano frontale. E’ quindi vero che se voglio ottenere un allenamento che abbia degli effetti mirati alla colonna vertebrale, devo impegnarmi ad eseguire dei movimenti specifici vertebrali, con lo scopo di aumentarne l’articolarità, di ottenere uno stretching della muscolatura ed una potenziamento dei muscoli inerenti.
E’ quindi vero che se voglio ottenere un allenamento che abbia degli effetti mirati alla colonna vertebrale, devo impegnarmi ad eseguire dei movimenti specifici vertebrali, con lo scopo di aumentarne l’articolarità, di ottenere uno stretching della muscolatura ed una potenziamento dei muscoli inerenti. L’instabilità vertebrale è una perdita di congruenza articolare tra la vertebra interessata e quella di appoggio sottostante, causata da molteplici fattori, ognuno dei quali crea un’ ipermobilità rispetto a quanto le sarebbe richiesto nei movimenti anche minimi, su uno o più piani dello spazio.
L’instabilità vertebrale è una perdita di congruenza articolare tra la vertebra interessata e quella di appoggio sottostante, causata da molteplici fattori, ognuno dei quali crea un’ ipermobilità rispetto a quanto le sarebbe richiesto nei movimenti anche minimi, su uno o più piani dello spazio. L’instabilità vertebrale provoca mal di schiena generalizzato nell’area dove l’ipermobilità è presente, associata o meno ad una nevralgia periferica, nel qual caso la radice nervosa venga irritata dal cambiamento di posizione e dall’eccessiva trazione della vertebra e dei suoi tessuti molli inerenti.
L’instabilità vertebrale provoca mal di schiena generalizzato nell’area dove l’ipermobilità è presente, associata o meno ad una nevralgia periferica, nel qual caso la radice nervosa venga irritata dal cambiamento di posizione e dall’eccessiva trazione della vertebra e dei suoi tessuti molli inerenti. Le cause variano su 3 fronti principali:
Le cause variano su 3 fronti principali:
 Di grandissimo aiuto saranno le indagini diagnostiche per immagini:
Di grandissimo aiuto saranno le indagini diagnostiche per immagini: Negli stadi iniziali il trattamento è di tipo conservativo, adoperando farmaci che riducano il dolore, l’infiammazione, la tensione muscolare riflessa e l’ eventuale comparsa di radicoliti irritative.
Negli stadi iniziali il trattamento è di tipo conservativo, adoperando farmaci che riducano il dolore, l’infiammazione, la tensione muscolare riflessa e l’ eventuale comparsa di radicoliti irritative. Qualora i trattamenti sopra indicati siano di poca efficacia e il paziente non riesca a trovare un giovamento duraturo nel tempo, sarà necessario ricorrere alla chirurgia vertebrale, stabilizzando la parte ipermobile, tramite l’applicazione di barre e viti, per fissare la vertebra interessata ai segmenti superiori ed inferiori, riportando una solidità articolare per ancoraggio limitrofo.
Qualora i trattamenti sopra indicati siano di poca efficacia e il paziente non riesca a trovare un giovamento duraturo nel tempo, sarà necessario ricorrere alla chirurgia vertebrale, stabilizzando la parte ipermobile, tramite l’applicazione di barre e viti, per fissare la vertebra interessata ai segmenti superiori ed inferiori, riportando una solidità articolare per ancoraggio limitrofo. La vertebroplastica è una tecnica terapeutica mini-invasiva, facente parte della branca della radiologia interventistica, per mezzo della quale vengono trattate le fratture / lesioni vertebrali dolorose.
La vertebroplastica è una tecnica terapeutica mini-invasiva, facente parte della branca della radiologia interventistica, per mezzo della quale vengono trattate le fratture / lesioni vertebrali dolorose. Viene utilizzata nei casi sotto indicati se associati a dolore e resistenti alle terapie farmacologiche convenzionali del caso specifico.
Viene utilizzata nei casi sotto indicati se associati a dolore e resistenti alle terapie farmacologiche convenzionali del caso specifico. Viene da se capire che queste complicanze possono essere ridotte al minimo, tramite l’affermata esperienza dell’operatore interventista e dei buoni macchinari radiografici, necessari per essere guidati nell’intervento.
Viene da se capire che queste complicanze possono essere ridotte al minimo, tramite l’affermata esperienza dell’operatore interventista e dei buoni macchinari radiografici, necessari per essere guidati nell’intervento.