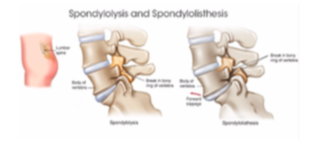
Spondilolisi – Spondilolistesi
La spondilolistesi è una patologia vertebrale caratterizzata dallo scivolamento di una vertebra rispetto ad un’altra.
 Le due vertebre interessate sono inquadrate all’interno di un sistema chiamato unità vertebrale.
Le due vertebre interessate sono inquadrate all’interno di un sistema chiamato unità vertebrale.
L’ unità vertebrale è costituita da una vertebra, un disco intervertebrale e una vertebra di appoggio.
Nella spondilolistesi viene considerato lo spostamento della vertebra disassiata rispetto alla vertebra sottostante di appoggio.
Le listesi possono essere di diverso posizionamento e in base a questo avranno una denominazione e una casistica differente:
- Anterolistesi, la vertebra scivola in avanti rispetto alla vertebra sottostante
- Retrolistesi, la vertebra scivola indietro rispetto alla sottostante
- Laterolistesi, la vertebra scivola lateralmente rispetto alla sottostante
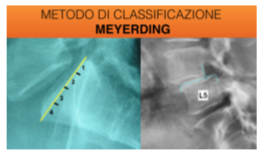 Lo scivolamento vertebrale viene catalogato oltre che per la posizione, anche per il grado di spostamento che ha e se è stabile o instabile rispetto al movimento del segmento vertebrale di cui fa parte.
Lo scivolamento vertebrale viene catalogato oltre che per la posizione, anche per il grado di spostamento che ha e se è stabile o instabile rispetto al movimento del segmento vertebrale di cui fa parte.
Generalmente le vertebre interessate sono le ultime due del gruppo lombare, ovvero L4 oppure L5, ma non è escluso che possano trovarsi ovunque in caso di forti degenerazioni anatomiche, traumi od eventi fratturativi.
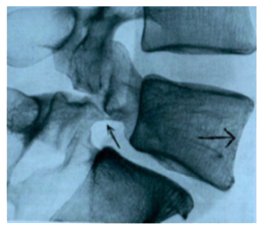
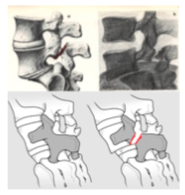
La spondilolistesi per essere presente deve associarsi ad una spondilolisi, ovvero la perdita di rapporto anatomico (rottura) dell’istmo.
L’istmo è la zona di giunzione tra le superfici articolari superiori e inferiori di una vertebra, le articolazioni servono a guidare una parte consistente del movimento vertebrale.
I casi in cui non c’è rottura dell’istmo sono legati al cambiamento del piano articolare delle articolazioni e della loro massa ossea che sarà, in questo caso, aumentata rispetto al normale dimensionamento.
 La spondilolisi esiste quando c’è una lesione totale dell’istmo, situazione che si manifesta generalmente per un’ alterazione dei nuclei di ossificazione durante il periodo di crescita e sviluppo, pertanto la vertebra risulta integra ma più debole e soggetta a distacco nel momento in cui sia sottoposta a un’ ipersollecitazione ripetuta.
La spondilolisi esiste quando c’è una lesione totale dell’istmo, situazione che si manifesta generalmente per un’ alterazione dei nuclei di ossificazione durante il periodo di crescita e sviluppo, pertanto la vertebra risulta integra ma più debole e soggetta a distacco nel momento in cui sia sottoposta a un’ ipersollecitazione ripetuta.
Non è da escludere che l’istmo possa distaccarsi anche per fratture da trauma o da stress.
Al momento del distacco le vertebre possono continuare a mantenere il loro corretto rapporto anatomico, ma se verranno concentrati carichi dinamici o posturali, le vertebre potranno scivolare tra di loro in maniera più o meno evidente creando la spondilolistesi.
Generalmente la spondilolisi è asintomatica e se manifesta dolore non è per la perdita di rapporto dell’istmo ma per le comuni cause rappresentate in una lombalgia oppure, se di interesse radicolare, a carico del disco e/ o della radice nervosa.
Le cause della spondilolistesi sono molteplici, vediamole insieme:
- congenita
- traumatica diretta
- traumatica ripetuta
- ipersollecitazioni
- frattura cruenta
- frattura da stress
- alterazioni del massiccio articolare
- alterazione dei piani articolari
 La sintomatologia varia per tipologia, intensità e perdita delle funzioni basilari.
La sintomatologia varia per tipologia, intensità e perdita delle funzioni basilari.
- dolore discale per compressione disidratazione e trazione del disco stesso, rispetto a i due piatti vertebrali disallineati tra di loro.
I corpi vertebrali, a causa del loro spostamento e della perdita di asse, non sono più in grado di ridistribuire correttamente i carichi sul disco intervertebrale, andando a creare una discopatia 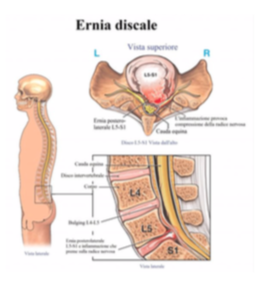 si può generare una protusione per la lacerazione dell’anulus fibroso, che se evolverà in ernia discale con compressione della radice nervosa, scatenerà una lombosciatalgia.
si può generare una protusione per la lacerazione dell’anulus fibroso, che se evolverà in ernia discale con compressione della radice nervosa, scatenerà una lombosciatalgia.- il restringimento del forame di coniugazione porterà la comparsa di radicolite di tipo irritativa o vascolare
- la riduzione del canale midollare per ghigliottinamento, spesso associata ad ispessimento dei legamenti gialli, è causa di stenosi con una sintomatologia manifesta ad entrambi gli arti inferiori che associano parestesie, perdita di forza e riduzione dell’autonomia maggiormente durante la deambulazione.
- lombalgia a carico delle faccette articolari per compressione e/o trazione delle componenti legamentose e capsulari.
La diagnosi in questa patologia vede come protagonista l’ indagine radiografica.
Una RX lombare in proiezione laterale e obliqua è in grado di evidenziare sia la presenza di sopoindilolistesi, con il suo grado di manifestazione e sia la lesione dell’istmo con il famoso segno del collare canino.
 Nel caso di presenza della patologia, un’ulteriore step diagnostico è dato dall’ esecuzione delle RX dinamiche lombari in massima flessione e in massima estensione per valutare se la spondilolistesi tenda ad essere stabile o mobile nei suoi movimenti limite.
Nel caso di presenza della patologia, un’ulteriore step diagnostico è dato dall’ esecuzione delle RX dinamiche lombari in massima flessione e in massima estensione per valutare se la spondilolistesi tenda ad essere stabile o mobile nei suoi movimenti limite.
Molto utile è anche la RM che studia la vita della patologia vertebrale in relazione al disco intervertebrale, al canale midollare e agli spazi ospitanti le radici nervose.
Può essere inclusa anche la TC nel pacchetto degli esami diagnostici, ma non è un esame di prima scelta a meno che il paziente non si presenti in ospedale per un pronto soccorso da trauma importante o incidente subito e serva un esame urgente.
 Lo studio della postura e della sintomatologia legata agli esami clinico diagnostici sono molto importanti, perché possono accendere la spia della presenza di spondilolistesi e consigliare la strada diagnostica per immagini di controllo.
Lo studio della postura e della sintomatologia legata agli esami clinico diagnostici sono molto importanti, perché possono accendere la spia della presenza di spondilolistesi e consigliare la strada diagnostica per immagini di controllo.
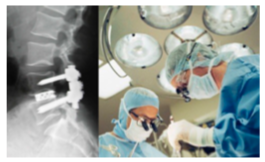
La cura che approccia la patologia si sceglie in base al grado con sui si presenta lo scivolamento vertebrale.
Tendenzialmente è conservativa e mira alla gestione della vertebra nel contesto della postura e della sua funzione nella dinamica quotidiana, ma se il grado di slittamento è eccessivamente importante e si associano segni neurologici periferici pericolosi, si prospetta la stabilizzazione vertebrale chirurgica, dove si impianteranno nella colonna dei mezzi di sintesi di contenimento e spaziatura.
 Tornando alla terapia conservativa è importante far capire e insegnare al paziente come gestire la propria colonna, quali sono i movimenti da evitare e quali quelli da favorire, far mantenere un buon tono muscolare di base con uno slancio maggiore verso i gruppi antagonisti allo scivolamento vertebrale stesso.
Tornando alla terapia conservativa è importante far capire e insegnare al paziente come gestire la propria colonna, quali sono i movimenti da evitare e quali quelli da favorire, far mantenere un buon tono muscolare di base con uno slancio maggiore verso i gruppi antagonisti allo scivolamento vertebrale stesso.
La spondilolistesi va recuperata nella sua funzione rispetto a tutta la colonna vertebrale ma anche rispetto al bacino e alle anche, per sopperire all’interno del gruppo osteoarticolare, la mancanza di stabilità e di controllo del movimento della singola vertebra patologica.
Chiaramente diventa fondamentale cercare di prevenire le complicanze future che la spondilolistesi predispone per le sue caratteristiche, bisogna controllare ed evitare i danni discali, radicolari e morfologici sia dei piani articolari, soprattutto delle vertebre di appoggio, che dei corpi vertebrali.
La spondilolistesi equivale ad avere una frattura vertebrale che non si ripara, ma se ben gestita e curata permette di avere una vita comune senza eccessive rinunce fisiche.


 Dottore mi hanno detto che le ernie del disco rientrano, ma è vero?
Dottore mi hanno detto che le ernie del disco rientrano, ma è vero? Il nucleo polposo è costituto da mucopolisaccaridi, formando una massa di tipo gelatinosa di cui l’85% della sua composizione è di acqua e per la restante parte di proteoglicani; ha la principale funzione di ammortizzatore naturale vertebrale.
Il nucleo polposo è costituto da mucopolisaccaridi, formando una massa di tipo gelatinosa di cui l’85% della sua composizione è di acqua e per la restante parte di proteoglicani; ha la principale funzione di ammortizzatore naturale vertebrale. I dischi intervertebrali hanno un’irrorazione ematica solamente nei primi anni di vita, che tende a scomparire verso i 25 anni, affidando la propria vitalità biologica al principio dell’osmosi, sfruttata per contiguità con i letti capillari vascolari dei piatti discali vertebrali, attivata tramite il movimento vertebrale stesso e i cambi di pressione.
I dischi intervertebrali hanno un’irrorazione ematica solamente nei primi anni di vita, che tende a scomparire verso i 25 anni, affidando la propria vitalità biologica al principio dell’osmosi, sfruttata per contiguità con i letti capillari vascolari dei piatti discali vertebrali, attivata tramite il movimento vertebrale stesso e i cambi di pressione. I dischi intervertebrali hanno un’altezza che si differenzia a seconda del livello dove sono alloggiati.
I dischi intervertebrali hanno un’altezza che si differenzia a seconda del livello dove sono alloggiati. Le cause più comuni della degenerazione discale sono:
Le cause più comuni della degenerazione discale sono: La seconda valutazione è sulla posizione dell’ernia stessa, che si può collocare in zone diverse del canale vertebrale midollare, andando ad occupare uno spazio mediano, una porzione paramediana o affacciarsi nel frame di coniugazione.
La seconda valutazione è sulla posizione dell’ernia stessa, che si può collocare in zone diverse del canale vertebrale midollare, andando ad occupare uno spazio mediano, una porzione paramediana o affacciarsi nel frame di coniugazione. Abbiamo capito quindi che l’ernia ha la possibilità di mobilizzarsi e la sua capacità è proporzionale rispetto a tre parametri principali:
Abbiamo capito quindi che l’ernia ha la possibilità di mobilizzarsi e la sua capacità è proporzionale rispetto a tre parametri principali: L’instabilità vertebrale è una perdita di congruenza articolare tra la vertebra interessata e quella di appoggio sottostante, causata da molteplici fattori, ognuno dei quali crea un’ ipermobilità rispetto a quanto le sarebbe richiesto nei movimenti anche minimi, su uno o più piani dello spazio.
L’instabilità vertebrale è una perdita di congruenza articolare tra la vertebra interessata e quella di appoggio sottostante, causata da molteplici fattori, ognuno dei quali crea un’ ipermobilità rispetto a quanto le sarebbe richiesto nei movimenti anche minimi, su uno o più piani dello spazio. L’instabilità vertebrale provoca mal di schiena generalizzato nell’area dove l’ipermobilità è presente, associata o meno ad una nevralgia periferica, nel qual caso la radice nervosa venga irritata dal cambiamento di posizione e dall’eccessiva trazione della vertebra e dei suoi tessuti molli inerenti.
L’instabilità vertebrale provoca mal di schiena generalizzato nell’area dove l’ipermobilità è presente, associata o meno ad una nevralgia periferica, nel qual caso la radice nervosa venga irritata dal cambiamento di posizione e dall’eccessiva trazione della vertebra e dei suoi tessuti molli inerenti. Le cause variano su 3 fronti principali:
Le cause variano su 3 fronti principali:
 Di grandissimo aiuto saranno le indagini diagnostiche per immagini:
Di grandissimo aiuto saranno le indagini diagnostiche per immagini: Negli stadi iniziali il trattamento è di tipo conservativo, adoperando farmaci che riducano il dolore, l’infiammazione, la tensione muscolare riflessa e l’ eventuale comparsa di radicoliti irritative.
Negli stadi iniziali il trattamento è di tipo conservativo, adoperando farmaci che riducano il dolore, l’infiammazione, la tensione muscolare riflessa e l’ eventuale comparsa di radicoliti irritative. Qualora i trattamenti sopra indicati siano di poca efficacia e il paziente non riesca a trovare un giovamento duraturo nel tempo, sarà necessario ricorrere alla chirurgia vertebrale, stabilizzando la parte ipermobile, tramite l’applicazione di barre e viti, per fissare la vertebra interessata ai segmenti superiori ed inferiori, riportando una solidità articolare per ancoraggio limitrofo.
Qualora i trattamenti sopra indicati siano di poca efficacia e il paziente non riesca a trovare un giovamento duraturo nel tempo, sarà necessario ricorrere alla chirurgia vertebrale, stabilizzando la parte ipermobile, tramite l’applicazione di barre e viti, per fissare la vertebra interessata ai segmenti superiori ed inferiori, riportando una solidità articolare per ancoraggio limitrofo. La vertebroplastica è una tecnica terapeutica mini-invasiva, facente parte della branca della radiologia interventistica, per mezzo della quale vengono trattate le fratture / lesioni vertebrali dolorose.
La vertebroplastica è una tecnica terapeutica mini-invasiva, facente parte della branca della radiologia interventistica, per mezzo della quale vengono trattate le fratture / lesioni vertebrali dolorose. Viene utilizzata nei casi sotto indicati se associati a dolore e resistenti alle terapie farmacologiche convenzionali del caso specifico.
Viene utilizzata nei casi sotto indicati se associati a dolore e resistenti alle terapie farmacologiche convenzionali del caso specifico. Viene da se capire che queste complicanze possono essere ridotte al minimo, tramite l’affermata esperienza dell’operatore interventista e dei buoni macchinari radiografici, necessari per essere guidati nell’intervento.
Viene da se capire che queste complicanze possono essere ridotte al minimo, tramite l’affermata esperienza dell’operatore interventista e dei buoni macchinari radiografici, necessari per essere guidati nell’intervento. La protusione è l’anticamera dell’ernia discale ed entrambe sono l’evoluzione patologica di un disco intervertebrale che subisce forze di compressione, di trazione, di torsione e di sovraccarico, tanto da rovinarne la struttura, portandola oltre la normale degenerazione e quindi ad un danno patologico.
La protusione è l’anticamera dell’ernia discale ed entrambe sono l’evoluzione patologica di un disco intervertebrale che subisce forze di compressione, di trazione, di torsione e di sovraccarico, tanto da rovinarne la struttura, portandola oltre la normale degenerazione e quindi ad un danno patologico. Il disco intervertebrale è una struttura fibrocartilaginea con una porzione centrale chiamata nucleo polposo e una porzione di contenimento chiamata anulus fibroso.
Il disco intervertebrale è una struttura fibrocartilaginea con una porzione centrale chiamata nucleo polposo e una porzione di contenimento chiamata anulus fibroso. Il cambiamento delle normali curve vertebrali di cifosi e lordosi, l’aumento dell’effetto compressivo, l’aumento esagerato di peso corporeo e il sovraccarico di movimenti che si spostano per percentuale dalle strutture articolari al disco intervertebrale, porta questa struttura a fissurarsi, ovvero a rompere le fibre dell’ anulus fibroso, favorendo una strada di migrazione del nucleo dal centro verso la periferia.
Il cambiamento delle normali curve vertebrali di cifosi e lordosi, l’aumento dell’effetto compressivo, l’aumento esagerato di peso corporeo e il sovraccarico di movimenti che si spostano per percentuale dalle strutture articolari al disco intervertebrale, porta questa struttura a fissurarsi, ovvero a rompere le fibre dell’ anulus fibroso, favorendo una strada di migrazione del nucleo dal centro verso la periferia.
 La sintomatologia più comune è quella della radicolite compressiva irritativa, che siamo comunemente portati a conoscere nella sua forma di lombo-sciatalgia, lombo-cruralgia e cervicobrachialgia.
La sintomatologia più comune è quella della radicolite compressiva irritativa, che siamo comunemente portati a conoscere nella sua forma di lombo-sciatalgia, lombo-cruralgia e cervicobrachialgia. Da una problematica radicolare ci si può spostare ad una stenosi molle del canale, nel momento in cui un’ernia voluminosa riduca il lume del canale midollare stesso creando una patologia compressiva sul midollo o sulla cauda equina, a seconda del livello vertebrale di cui stiamo parlando. In quel caso spesso la ritroviamo migrata rispetto all’ area discale di appartenenza.
Da una problematica radicolare ci si può spostare ad una stenosi molle del canale, nel momento in cui un’ernia voluminosa riduca il lume del canale midollare stesso creando una patologia compressiva sul midollo o sulla cauda equina, a seconda del livello vertebrale di cui stiamo parlando. In quel caso spesso la ritroviamo migrata rispetto all’ area discale di appartenenza. Fondamentale è l’esame di risonanza magnetica che fotografa lo stato dei tessuti discali nei confronti dei piatti vertebrali, del canale midollare, dei forami di coniugazione e ovviamente delle radici nervose.
Fondamentale è l’esame di risonanza magnetica che fotografa lo stato dei tessuti discali nei confronti dei piatti vertebrali, del canale midollare, dei forami di coniugazione e ovviamente delle radici nervose. L’approccio terapeutico per la protusione si basa sulla fisioterapia, sull’osteopatia e sulla ginnastica, per mantenere un buon equilibrio delle curve posturali tra lordosi e cifosi con un tono muscolare capace di sostenere le articolazioni tanto nella statica quanto nella dinamica.
L’approccio terapeutico per la protusione si basa sulla fisioterapia, sull’osteopatia e sulla ginnastica, per mantenere un buon equilibrio delle curve posturali tra lordosi e cifosi con un tono muscolare capace di sostenere le articolazioni tanto nella statica quanto nella dinamica. Nei casi più gravi si può arrivare all’intervento chirurgico per asportare il nucleo erniato non più gestibile nella fisiologia del paziente.
Nei casi più gravi si può arrivare all’intervento chirurgico per asportare il nucleo erniato non più gestibile nella fisiologia del paziente. Adesso che abbiamo capito le differenze tra protusione ed ernia discale, dobbiamo solamente stare attenti a prevenirle e nel caso siano comparse, a gestirle al meglio per mantenere uno stato di efficienza nella vita di tutti i giorni.
Adesso che abbiamo capito le differenze tra protusione ed ernia discale, dobbiamo solamente stare attenti a prevenirle e nel caso siano comparse, a gestirle al meglio per mantenere uno stato di efficienza nella vita di tutti i giorni. Il nervo sciatico è un nervo formato da varie radici nervose del midollo spinale, più precisamente dalla cauda equina e fuoriescono dalla colonna vertebrale tramite i forami di coniugazione.
Il nervo sciatico è un nervo formato da varie radici nervose del midollo spinale, più precisamente dalla cauda equina e fuoriescono dalla colonna vertebrale tramite i forami di coniugazione.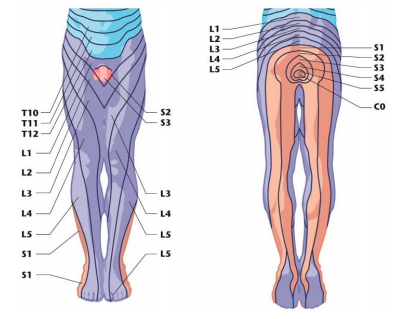 Come ho già accennato prima, il territorio di sviluppo patologico è esteso e ben distinto, ma spesso viene confuso nella diagnosi, con patologie di tipo vertebrale che danno una manifestazione similare ma che si estendono con un irradiazione molto più breve, colpendo ad esempio solamente il gluteo o la coscia spesso nella porzione posteriore.
Come ho già accennato prima, il territorio di sviluppo patologico è esteso e ben distinto, ma spesso viene confuso nella diagnosi, con patologie di tipo vertebrale che danno una manifestazione similare ma che si estendono con un irradiazione molto più breve, colpendo ad esempio solamente il gluteo o la coscia spesso nella porzione posteriore. Comunemente si associa questa patologia ad un’ernia discale, nel momento in cui il nucleo erniato va a comprimere la radice nervosa inducendone un’irritazione e un’ infiammazione.
Comunemente si associa questa patologia ad un’ernia discale, nel momento in cui il nucleo erniato va a comprimere la radice nervosa inducendone un’irritazione e un’ infiammazione. ipossia o anossia per riduzione della portata arteriosa inerente alla radice nervosa
ipossia o anossia per riduzione della portata arteriosa inerente alla radice nervosa È chiaro che a seconda della categoria della causa scatenante, sarà diverso il piano terapeutico e il tempo di recupero per tornare ad uno stato di salute effettivo ed efficiente.
È chiaro che a seconda della categoria della causa scatenante, sarà diverso il piano terapeutico e il tempo di recupero per tornare ad uno stato di salute effettivo ed efficiente.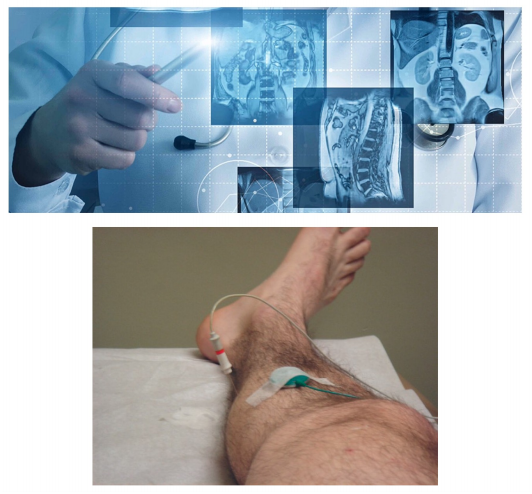 Nell’utilizzo della diagnostica per immagini o di quella strumentale, è fondamentale l’utilizzo di RM lombo-sacrale, per studiare lo stato anatomico delle strutture discali e radicolari, sia nel passaggio del canale midollare e sia in quello del forame di coniugazione.
Nell’utilizzo della diagnostica per immagini o di quella strumentale, è fondamentale l’utilizzo di RM lombo-sacrale, per studiare lo stato anatomico delle strutture discali e radicolari, sia nel passaggio del canale midollare e sia in quello del forame di coniugazione. L’osteopatia mette in libertà le strutture articolari bloccate, liberando i forami di coniugazione da restrizioni che, se mantenute, avrebbero solamente rinforzato lo stato patologico.
L’osteopatia mette in libertà le strutture articolari bloccate, liberando i forami di coniugazione da restrizioni che, se mantenute, avrebbero solamente rinforzato lo stato patologico. Nel caso la sciatalgia di natura discale erniaria, resistente ad ogni tipo di trattamento per grandezza o posizione, si può intervenire con la chirurgia eliminando il tessuto che comprime la radice nervosa, ripulendo la zona da eventuali aderenze create dal nucleo discale espulso, decongestionando la radice nervosa.
Nel caso la sciatalgia di natura discale erniaria, resistente ad ogni tipo di trattamento per grandezza o posizione, si può intervenire con la chirurgia eliminando il tessuto che comprime la radice nervosa, ripulendo la zona da eventuali aderenze create dal nucleo discale espulso, decongestionando la radice nervosa. Si manifesta per l’ alterazioni della normale anatomia vertebrale, per un cambiamento posturale, per la
Si manifesta per l’ alterazioni della normale anatomia vertebrale, per un cambiamento posturale, per la La sintomatologia si presenta in maniera puntiforme o a fascia nel territorio lombare ma può anche irradiarsi sul gluteo, sulla coscia, sulla regione addominale bassa.
La sintomatologia si presenta in maniera puntiforme o a fascia nel territorio lombare ma può anche irradiarsi sul gluteo, sulla coscia, sulla regione addominale bassa. Si ha difficoltà a fare i movimenti più semplici, c’è sensazione di rigidità, di impotenza funzionale e di perdita dell’asse corporeo.
Si ha difficoltà a fare i movimenti più semplici, c’è sensazione di rigidità, di impotenza funzionale e di perdita dell’asse corporeo.