Herpes zoster – Fuoco di Sant’Antonio
 L’ HERPES ZOSTER, comunemente soprannominato FUOCO DI SANT’ANTONIO, è una patologia infettiva derivante dal virus della varicella (VARICELLA-ZOSTER).
L’ HERPES ZOSTER, comunemente soprannominato FUOCO DI SANT’ANTONIO, è una patologia infettiva derivante dal virus della varicella (VARICELLA-ZOSTER).
Questo virus, già presente per avvenuto contagio, all’interno dell’individuo, ma tenuto a bada dal sistema immunitario, si riattiva manifestandosi con una sintomatologia tipica.
Conosciamo meglio l’Herpes zoster – Fuoco di Sant’Antonio
Quando la varicella passa, il virus non sparisce rimanendo latente e vivo all’interno dell’organismo, locandosi soprattutto nei neri periferici del sistema nervoso.
Vuol dire che nonostante siano molti gli anticorpi dedicati a tenere sotto controllo il virus della varicella e ad evitarne la sua moltiplicazione, il nostro organismo non riesce a debellarlo del tutto.
Generalmente il virus della varicella trova ospitalità nei gangli sensitivi delle radici spinali dorsali del midollo spinale, cosi come anche nei nervi cranici.
Raramente lo si trova collocato nelle corna anteriori delle radici spinali (quindi nella parte motoria), in questa situazione, potrebbe manifestarsi una paralisi dell’area innervata dai nervi interessati.
La presenza virale può associarsi ad una o più strutture neurologiche contemporaneamente.
Un virus dormiente
 Il virus può rimanere sopito nei tessuti citati per lungo tempo, alle volte per tutta la vita, senza mai manifestare la patologia erpetica, oppure scatenare la sua evoluzione patologica.
Il virus può rimanere sopito nei tessuti citati per lungo tempo, alle volte per tutta la vita, senza mai manifestare la patologia erpetica, oppure scatenare la sua evoluzione patologica.
Il virus della varicella si rimette in moto, quando le difese immunitarie diminuiscono, in presenza di stress, affaticamento fisico e/o mentale, alterazione del ciclo sonno-veglia, cattiva alimentazione, un’eccessiva e dannosa esposizione al sole.
Ancora, per patologie concomitanti, dopo abuso di alcuni tipi di farmaci, quali cortisone, immunosoppressori, chemioterapici etc.
La manifestazione dell’Herpes zoster – Fuoco di Sant’Antonio
 Il paziente con herpes zoster, manifesta, a livello cutaneo, delle chiazze rosse, che con il passare dei giorni si trasformavano in vescicole, associando queste manifestazioni cutanee a prurito e dolore.
Il paziente con herpes zoster, manifesta, a livello cutaneo, delle chiazze rosse, che con il passare dei giorni si trasformavano in vescicole, associando queste manifestazioni cutanee a prurito e dolore.
Le vescicole con il passare dei giorni si trasformeranno in pustole contenente pus, per poi evolvere nella fase di guarigione con la formazione di crosticine riparative.
Solitamente le vescicole si presentano lungo il decorso del nervo dove il virus della varicella si è nascosto e rifugiato.
Non è assolutamente raro che il dolore compaia prima delle manifestazioni cutanee, cosi come non è raro che perduri a lungo (parecchi mesi), dopo la risoluzione delle lesioni cutanee.
Si instaurerà quella che viene chiamata nevralgia post-erpetica, molto fastidiosa, alle volte invalidante per lo svolgimento delle normali attività di vita quotidiana.
L’eruzione cutanea può essere molto dolorosa, acuta, urente, pulsante, trafittiva, lancinante e può associarsi a febbre, mal di testa, dolori gastrici, sensibilità alla luce.
L’area corporea dove si manifesta maggiormente la patologia dell’herpes zoster è il tronco, dando un’ irradiazione antero-posteriore su un emilato del torace, ma va specificato che può investire ogni area cutanea del corpo.
L’Herpes zoster oftalmico
 Secondariamente per casistica, può colpire il viso e in particolare modo gli occhi, in quest’ultimo caso si parlerà di herpes zoster oftalmico.
Secondariamente per casistica, può colpire il viso e in particolare modo gli occhi, in quest’ultimo caso si parlerà di herpes zoster oftalmico.
L’herpes zoster oftalmico è particolarmente pericoloso perché può causare dei danni permanenti all’occhio, pregiudicandone la funzione visiva.
Il fuoco di Sant’Antonio è una patologia che può presentarsi a qualunque età, ma è da considerarsi tipica negli adulati, affacciandosi maggiormente nella fascia di età degli anziani.
Il fatto di aver manifestato la patologia erpetica una volta, non ci mette assolutamente al riparo da eventuali manifestazioni analoghe nel corso della vita, pertanto c’è la possibilità del suo ripetersi.
La patologia in questione può essere trasmissibile solamente a persone che non hanno contratto l’infezione da varicella, oppure con i soggetti non vaccinati nella specificità.
Come avviene il contagio?
 Il contagio avviene attraverso il liquido contenuto nelle vescicole, dove è presente il virus attivo della varicella e il paziente non è da considerarsi contagioso ne prima delle manifestazioni cutanee-vescicolari, ne dopo la riparazione cutanea con crosticine cicatriziali.
Il contagio avviene attraverso il liquido contenuto nelle vescicole, dove è presente il virus attivo della varicella e il paziente non è da considerarsi contagioso ne prima delle manifestazioni cutanee-vescicolari, ne dopo la riparazione cutanea con crosticine cicatriziali.
Ovviamente i soggetti a rischio che vengano a contatto con la parte infettiva dell’herpes zoster, non svilupperanno la patologia erpetica ma bensì la varicella.
Successivamente, nel corso degli anni, per tute la concause sopra indicate, potranno eventualmente manifestare il fuoco di Sant’Antonio.
L’herpes zoster viene diagnosticato da prima con un’ispezione visiva di facile interpretazione, per essere eventualmente confermata tramite le analisi di laboratorio, con la ricerca delle immunoglobuline specifiche della varicella nel sangue, per presenza e quantità.
Come si cura la patologia l’Herpes zoster – Fuoco di Sant’Antonio?
 Il trattamento prevede l’utilizzo di antinfiammatori e analgesici per ridurre il dolore del paziente.
Il trattamento prevede l’utilizzo di antinfiammatori e analgesici per ridurre il dolore del paziente.
Le lesioni cutanee, devono essere ben pulite e asciutte, applicando dei bendaggi che prevengano lo sfregamento con gli indumenti e la trasmissibilità casuale del contatto con il liquido delle vescicole.
Sono efficacemente utilizzati, farmaci antivirali se assunti nelle primissime ore dalla manifestazione eruttiva cutanea.
Nel caso si sia sviluppata una nevralgia post-erpetica, la cura che verrà somministrata sarà quella comune ad ogni altra tipo di nevralgia.
Verranno associate cure fisioterapiche mirate al disimbrigliamento del nervo nei suoi punti critici di passaggio, migliorandone la sintomatologia algica riflessa e le contratture associate.
L’herpes zoster (fuoco di Sant’ Antonio) è una patologia che mette a dura prova chi ne viene colpito, fortunatamente con le giuste cure e la tempestività dei trattamenti, si può limitarne gli effetti e la pericolosità.
La salute passa attraverso la conoscenza e con l’articolo di oggi, abbiamo la possibilità di aggiungere un tassello al nostro benessere.


 Sono dei microrganismi, più piccoli dei batteri, si misurano in nanometri e possono avere forme diverse tra di loro.
Sono dei microrganismi, più piccoli dei batteri, si misurano in nanometri e possono avere forme diverse tra di loro. Sono entrambi due acidi nucleici ma…..
Sono entrambi due acidi nucleici ma….. La trasmissione del virus viene chiamata orizzontale se trasmesso da individuo ad individuo, oppure verticale se trasmesso da madre a feto e quindi durante la gravidanza.
La trasmissione del virus viene chiamata orizzontale se trasmesso da individuo ad individuo, oppure verticale se trasmesso da madre a feto e quindi durante la gravidanza. Gli antivirali
Gli antivirali I batteri sono dei microrganismi autonomi più grandi dei virus, misurabili in micrometri e sono presenti ovunque, tanto nell’ambiente esterno quanto all’interno del corpo animale e quindi nell’uomo.
I batteri sono dei microrganismi autonomi più grandi dei virus, misurabili in micrometri e sono presenti ovunque, tanto nell’ambiente esterno quanto all’interno del corpo animale e quindi nell’uomo.

 Gli antibiotici
Gli antibiotici
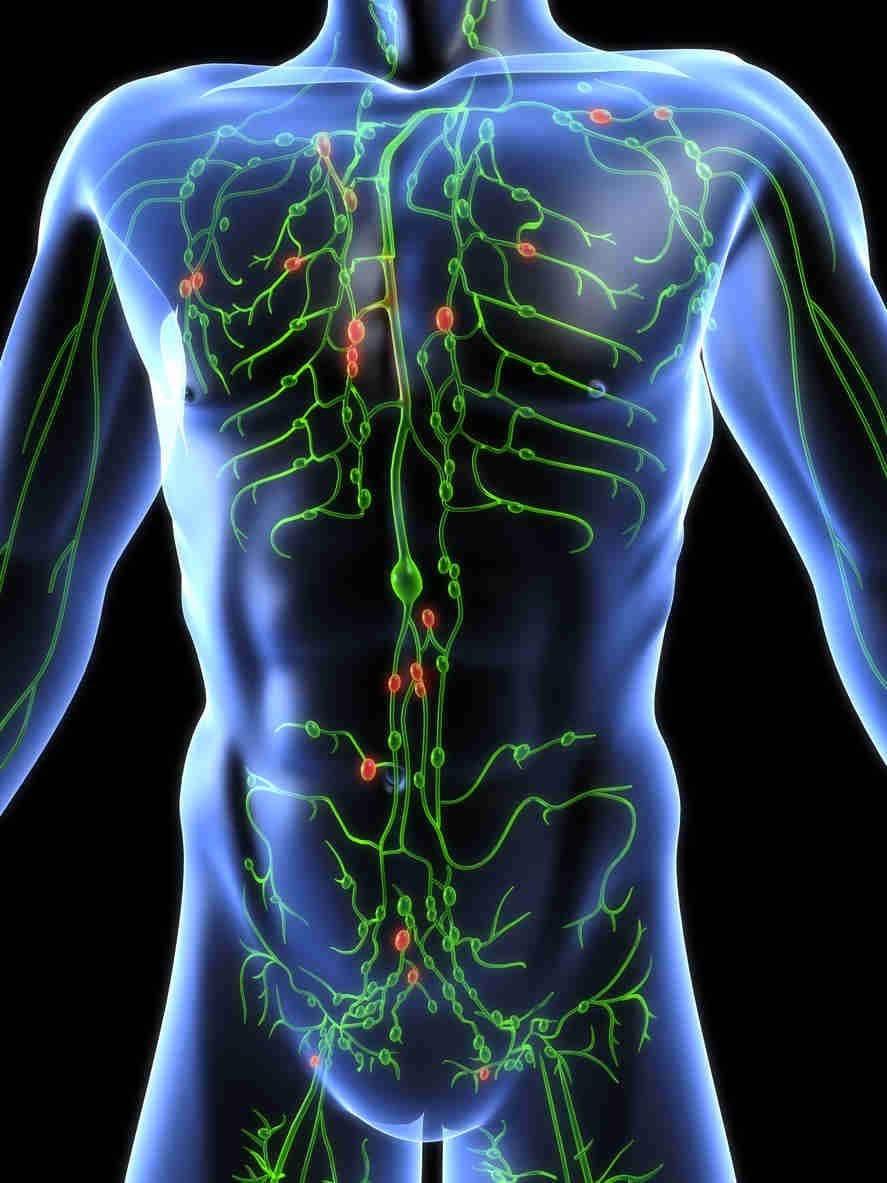
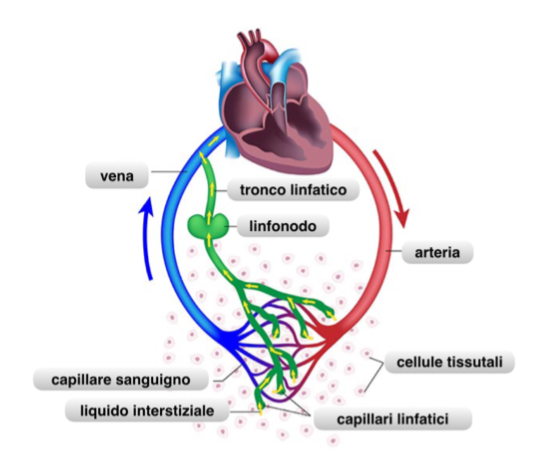 Il sistema circolatorio linfatico drena i liquidi dallo spazio interstiziale dei tessuti verso la circolazione sanguigna, utilizzando una strada circolatoria a senso unico indirizzata verso il cuore.
Il sistema circolatorio linfatico drena i liquidi dallo spazio interstiziale dei tessuti verso la circolazione sanguigna, utilizzando una strada circolatoria a senso unico indirizzata verso il cuore. Il linfagione è un segmento del vaso linfatico innervato dal sistema nervoso autonomo, ha una capacità contrattile e si trova tra una valvola di chiusura e l’altra.
Il linfagione è un segmento del vaso linfatico innervato dal sistema nervoso autonomo, ha una capacità contrattile e si trova tra una valvola di chiusura e l’altra. Il linfedema è un accumulo di linfa nell’ interstizio cellulare e tessutale causato da un’anomalia del sistema linfatico che porterà un edema di tipo linfatico localizzabile in vari distretti; si colloca con più facilità negli arti inferiori in primis, negli arti superiori, ma lo possiamo trovare in maniera ridotta un po in ogni distretto.
Il linfedema è un accumulo di linfa nell’ interstizio cellulare e tessutale causato da un’anomalia del sistema linfatico che porterà un edema di tipo linfatico localizzabile in vari distretti; si colloca con più facilità negli arti inferiori in primis, negli arti superiori, ma lo possiamo trovare in maniera ridotta un po in ogni distretto. Raramente lo si riscontra in età infantile, ha dei picchi di comparsa in età adolescenziale, si manifesta in maniera evidente nel decennio tra i 30 e i 40 anni e tardivamente dopo i 70 anni.
Raramente lo si riscontra in età infantile, ha dei picchi di comparsa in età adolescenziale, si manifesta in maniera evidente nel decennio tra i 30 e i 40 anni e tardivamente dopo i 70 anni.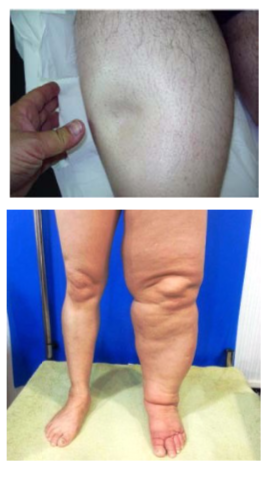 La manifestazione di un linfedema é divisa in 4 stadi:
La manifestazione di un linfedema é divisa in 4 stadi: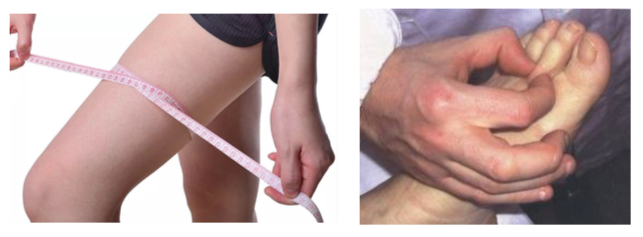 Per diagnosticare un linfedema si possono utilizzare varie strade:
Per diagnosticare un linfedema si possono utilizzare varie strade: Le terapie mirano a migliorare e favorire il drenaggio linfatico con tecniche manuali di
Le terapie mirano a migliorare e favorire il drenaggio linfatico con tecniche manuali di 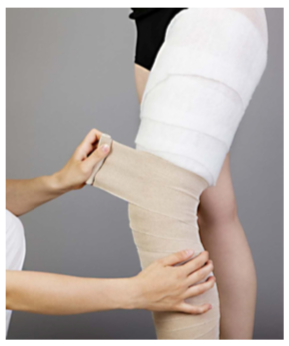 svuotamento e convogliamento verso le stazioni linfonodali primarie per poi favorirne il ritorno in zona cardiaca.
svuotamento e convogliamento verso le stazioni linfonodali primarie per poi favorirne il ritorno in zona cardiaca.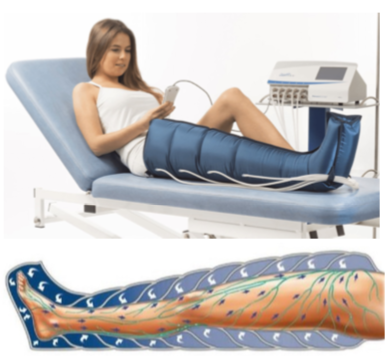 Un’altra metodica utilizzabile è la pressoterapia, un macchinario con dei manicotti a pressione variabile che vengono gonfiati e sgonfiati ripetutamente in maniera ritmica favorendo il flusso direzionale dei liquidi.
Un’altra metodica utilizzabile è la pressoterapia, un macchinario con dei manicotti a pressione variabile che vengono gonfiati e sgonfiati ripetutamente in maniera ritmica favorendo il flusso direzionale dei liquidi. L’alimentazione che non dia un sovraccarico di proteine e di sali è fondamentale per non aumentare il circolo vizioso patologico del linfedema.
L’alimentazione che non dia un sovraccarico di proteine e di sali è fondamentale per non aumentare il circolo vizioso patologico del linfedema.

 L’asma è una patologia cronica ostruttiva reversibile delle vie aeree.
L’asma è una patologia cronica ostruttiva reversibile delle vie aeree. Queste due condizioni provocano:
Queste due condizioni provocano: Le via aeree sono simili ai rami di un albero, dove il tronco è la trachea e la chioma sono i polmoni.
Le via aeree sono simili ai rami di un albero, dove il tronco è la trachea e la chioma sono i polmoni. Il paziente asmatico sintomatico ha queste caratteristiche:
Il paziente asmatico sintomatico ha queste caratteristiche: La sintomatologia ha varie sfumature di intensità e di aggressività, pertanto nelle fasi iniziali di insorgenza della malattia, non sempre ci si rende conto di quanto stia accadendo e non sempre il soggetto si preoccupa al punto da farsi visitare.
La sintomatologia ha varie sfumature di intensità e di aggressività, pertanto nelle fasi iniziali di insorgenza della malattia, non sempre ci si rende conto di quanto stia accadendo e non sempre il soggetto si preoccupa al punto da farsi visitare. Le allergie possono essere riferite a qualunque cosa come:
Le allergie possono essere riferite a qualunque cosa come: Una nota a se merita l’asma provocata dal reflusso gastro-esofageo; il passaggio a ritroso di cibo e di succhi gastrici dallo stomaco all’esofago, mette il soggetto nella condizione di respirare una parziale quantità di molecole aeree degli acidi dello stomaco, che irritando i bronchi di un soggetto sensibile, può causare un attacco acuto di asma.
Una nota a se merita l’asma provocata dal reflusso gastro-esofageo; il passaggio a ritroso di cibo e di succhi gastrici dallo stomaco all’esofago, mette il soggetto nella condizione di respirare una parziale quantità di molecole aeree degli acidi dello stomaco, che irritando i bronchi di un soggetto sensibile, può causare un attacco acuto di asma. Per la diagnosi di asma un esame diretto di facile utilizzo e di poco impegno è la spirometria, esame per merito del quale si può misurare il cambiamento di volume del sistema respiratorio, utilizzando una inspirazione ed una espirazione massimale lenta.
Per la diagnosi di asma un esame diretto di facile utilizzo e di poco impegno è la spirometria, esame per merito del quale si può misurare il cambiamento di volume del sistema respiratorio, utilizzando una inspirazione ed una espirazione massimale lenta. Vengono usati dei farmaci di fondo che si assumono in maniera continuativa per tenere sotto controllo la patologia e dei farmaci al bisogno da utilizzare per una reale necessità al momento dell’acutizzazione sintomatica.
Vengono usati dei farmaci di fondo che si assumono in maniera continuativa per tenere sotto controllo la patologia e dei farmaci al bisogno da utilizzare per una reale necessità al momento dell’acutizzazione sintomatica. Insieme alla cura farmacologica non va dimenticata una terapia manuale adatta, applicata dallo specialista, ad azione diretta e indiretta che possa aumentare la capacità polmonare, che riesca ad aumentare l’elasticità della gabbia toracica, del diaframma e dello stretto toracico superiore.
Insieme alla cura farmacologica non va dimenticata una terapia manuale adatta, applicata dallo specialista, ad azione diretta e indiretta che possa aumentare la capacità polmonare, che riesca ad aumentare l’elasticità della gabbia toracica, del diaframma e dello stretto toracico superiore.