Lussazione della rotula (o patella)
Nell’articolo odierno, vorrei approcciare un argomento di sicuro interesse per molti:la lussazione della rotula (o patella).
Cos’è la lussazione della rotula?
 La lussazione della rotula è una patologia che può avere origine traumatica o meno e vede la sua dislocazione verso la porzione esterna del ginocchio, posizionandosi nella parte laterale del condilo femorale, invece di rimanere centrato rispetto all’asse della gola intercondiloidea.
La lussazione della rotula è una patologia che può avere origine traumatica o meno e vede la sua dislocazione verso la porzione esterna del ginocchio, posizionandosi nella parte laterale del condilo femorale, invece di rimanere centrato rispetto all’asse della gola intercondiloidea.
La rotula (chiamata anche patella) è un osso alloggiato nella parte anteriore del ginocchio, più precisamente nella gola intercondiloidea, mantenuta in sede da una serie di legamenti, dalla conformazione dei condili femorali stessi, dalle relazioni di aggancio anatomiche rispetto al muscolo quadricipite e all’inserzione tibiale del tendine rotuleo.
 La patella aiuta la biomeccanica articolare nell’estensione del ginocchio e aumenta notevolmente l’efficienza del muscolo quadricipite.
La patella aiuta la biomeccanica articolare nell’estensione del ginocchio e aumenta notevolmente l’efficienza del muscolo quadricipite.
Come accennavo all’inizio dell’articolo, la lussazione può avvenire per trauma o senza trauma, ovvero con movimenti naturalmente sostenibili in un ginocchio sano o anatomicamente congruo.
Vediamo insieme le differenze.
Lussazione della rotula per trauma:
- frattura del condilo femorale esterno
- frattura e distacco della tuberosità tibiale
- frattura del piatto tibiale con valgizzazione dell’asse femoro-tibiale
- traumi distorsivi articolari
- lesione del legamento mediale femoro-rotuleo
- lesione del retinacolo rotuleo mediale
- lesione del tendine rotuleo.
 E’ evidente che in tutti queste condizioni, il trauma e il danno anatomico, la fanno da padrone nel cambiamento anatomico di strutture che vanno ad inificiare la posizione e la fisiologia della rotula.
E’ evidente che in tutti queste condizioni, il trauma e il danno anatomico, la fanno da padrone nel cambiamento anatomico di strutture che vanno ad inificiare la posizione e la fisiologia della rotula.
Lussazione in assenza di trauma:
- ipoplasia del condilo femorale esterno
- displasia della rotula
- ipotonia e/o ipotrofismo della muscolatura quadricipitale
- disassiamento dell’apparato estensorio
- lassità legamentosa
- fattori dismetabolici nella fase di crescita cellulare delle strutture muscolo-tendinee, legamentose, ossee
- valgismo del ginocchio.
 Le cause che si presentano nelle forme di lussazione della rotula non traumatiche, generalmente incominciano ad evidenziare i loro effetti patologici nel periodo dell’adolescenza, quando lo sviluppo fisico subisce un’impennata sfavorevole rispetto all’impegno fisico richiesto nelle attività ludico-sportive, con un sovraccarico di stress articolari e muscolari.
Le cause che si presentano nelle forme di lussazione della rotula non traumatiche, generalmente incominciano ad evidenziare i loro effetti patologici nel periodo dell’adolescenza, quando lo sviluppo fisico subisce un’impennata sfavorevole rispetto all’impegno fisico richiesto nelle attività ludico-sportive, con un sovraccarico di stress articolari e muscolari.
Quali sintomi si manifestano nella lussazione di rotula?
Ovviamente saranno diversi se associati o meno a una nozione di trauma.
Nell’evento traumatico, la sintomatologia sarà proporzionata al danno anatomico riportato; fratture, distorsioni, lesioni muscolari, tendinee, legamentose.
Queste causeranno un dolore direttamente proporzionale, con un’infiammazione della zona interessata e delle porzioni limitrofe, associandosi un gonfiore, con o senza edema ed una grave impotenza funzionale articolare/muscolare.
 Nelle lussazioni congenite di rotule non traumatiche la rotula appare visivamente fuori sede, la conformazione del ginocchio cambia, associandosi un gonfiore locale più o meno abbondante, con possibili versamenti ematici associati.
Nelle lussazioni congenite di rotule non traumatiche la rotula appare visivamente fuori sede, la conformazione del ginocchio cambia, associandosi un gonfiore locale più o meno abbondante, con possibili versamenti ematici associati.
La rotula risulta dolente anche in condizione di riposo e il dolore viene esacerbato alla palpazione e alla mobilizzazione.
Si riscontra un’impotenza funzionale articolare quasi totale, con una difficoltà evidente nel cercare un’estensione del ginocchio sia in maniera attiva che passiva.
Il paziente ha difficoltà nello stare in piedi mantenendo un appoggio bipodalico equamente distribuito, mentre risulterà quasi del tutto impossibile mantenere la posizione eretta in appoggio monopodalico dal lato della rotula dislocata.
La muscolatura, principalmente quadricipitale, perderà forza e nei giorni a seguire anche tonicità.
Nel caso il paziente non abbia avuto una lussazione ma una sublussazione (ovvero una dislocazione parziale), la rotula potrà tornare spontaneamente al proprio posto e la sintomatologia sopra descritta sarà solo parzialmente presente.
La diagnosi
 La diagnosi risulta essere abbastanza semplice già all’esame obiettivo, ovvero alla vista dello specialista, che sovrapporrà segni e sintomi riscontrati nel paziente.
La diagnosi risulta essere abbastanza semplice già all’esame obiettivo, ovvero alla vista dello specialista, che sovrapporrà segni e sintomi riscontrati nel paziente.
Sarà utilissimo raccogliere informazioni sull’evento scatenante la dislocazione patellare, per capire se ci possano essere altri danni associati e in quale compartimento.
- Necessario sarà il sostegno degli esami diagnostici per immagini:
- rx
- rm
- tc
per valutare la dislocazione rotulea, l’entità del danno, la presenza di lesioni associate ai tessuti molli, l’eventuale concomitanza di fratture e lo stato di conformazione del condilo femorale esterno.
Il trattamento della lussazione della rotula
Il trattamento della lussazione di rotula prevede, ove possibile, un manovra di riposizionamento manuale, per riportare la patella nella posizione corretta, procedendo a seguire, con un’immobilizzazione dell’articolazione tramite bendaggio o tutore e l’utilizzo di ausili quali stampelle, per evitare di poggiare il piede a terra dando un carico eccessivo nel periodo di recupero dei danni tessutali, che si sono verificati nella dislocazione ossea.
Si può riscontrare nel paziente un’instabilità della rotula anche nel periodo post traumatico, che non garantisce nel tempo un’articolazione sicura nei movimenti estremi se non addirittura nelle attività di vita quotidiane, come salire o scendere le scale, fare torsioni su se stessi, oppure nello sforzo muscolare richiesto per i movimenti di accomodamento dell’arto inferiore.
 In questi casi può rendersi necessario ricorrere alla chirurgia tramite varie metodiche di approccio, con teorie a supporto dell’intervento stesso, che variano a seconda delle strutture che vogliano essere riparate o modificate.
In questi casi può rendersi necessario ricorrere alla chirurgia tramite varie metodiche di approccio, con teorie a supporto dell’intervento stesso, che variano a seconda delle strutture che vogliano essere riparate o modificate.
Sia nel caso della correzione manuale della lussazione di rotula, sia nel post intervento chirurgico, sarà necessario ricorrere a trattamenti riabilitativi fisioterapici, che prevedono la riduzione di edemi e del gonfiore, il recupero articolare, il ripristino del tono muscolare, il miglioramento della propriocettività articolare finalizzata alla ricerca dell’ottimale sinergia del ginocchio, sia nella fase statica che dinamica, in relazione all’intero arto inferiore, al compenso adattativo del bacino e della colonna vertebrale.
La lussazione della rotula è un infortunio grave che può compromettere la funzionalità dell’intero arto inferiore, limitando fortemente le autonomie fisiche minime e le attività sportive.
Ci sono vari metodi per risolvere la situazione patologica, stabilizzandone i benefici ottenuti.
E’ importante non perdere tempo ed affidarsi a dei professionisti sanitari, capaci di chiarire il danno articolare, le alterazioni anatomiche che si presentano e stabilire il miglior piano di cura perseguibile per un recupero ottimale.
La salute passa attraverso la conoscenza e con l’articolo di oggi, abbiamo la possibilità di aggiungere un tassello al nostro benessere.


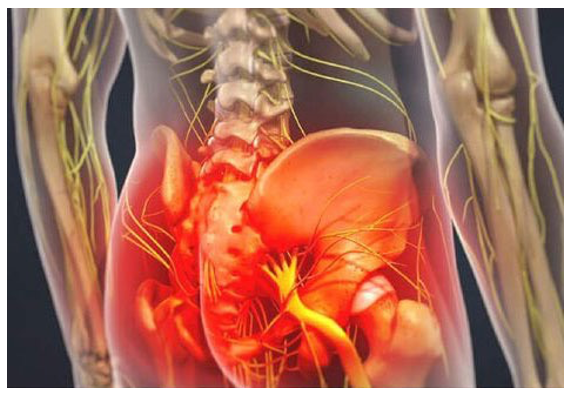 Con il termine sindrome del piriforme si intende una condizione compressiva – irritativa – infiammatoria, di uno o più nervi periferici, come il tronco superiore del nervo sciatico, il nervo gluteo superiore, il nervo gluteo inferiore, il nervo cutaneo posteriore del femore, il nervo pudendo, causata dal cambiamento tonico-trofico e/o tessutale, del muscolo piriforme.
Con il termine sindrome del piriforme si intende una condizione compressiva – irritativa – infiammatoria, di uno o più nervi periferici, come il tronco superiore del nervo sciatico, il nervo gluteo superiore, il nervo gluteo inferiore, il nervo cutaneo posteriore del femore, il nervo pudendo, causata dal cambiamento tonico-trofico e/o tessutale, del muscolo piriforme. Vediamo nel dettaglio quali sono i sintomi riportati nella patologia:
Vediamo nel dettaglio quali sono i sintomi riportati nella patologia: La diagnosi della sindrome del piriforme non ha esami strumentali di supporto, diretti e specifici, ma si basa su una buona anamnesi, ovvero su una raccolta dei dati che il paziente riporta durante la visita, in maniera da poter guidare il professionista sanitario di competenza, ad un esame obiettivo attento e mirato.
La diagnosi della sindrome del piriforme non ha esami strumentali di supporto, diretti e specifici, ma si basa su una buona anamnesi, ovvero su una raccolta dei dati che il paziente riporta durante la visita, in maniera da poter guidare il professionista sanitario di competenza, ad un esame obiettivo attento e mirato. La sindrome del piriforme non è una patologia grave, ma può essere molto fastidiosa a livello sintomatologico e invalidante nelle attività di vita quotidiane.
La sindrome del piriforme non è una patologia grave, ma può essere molto fastidiosa a livello sintomatologico e invalidante nelle attività di vita quotidiane. Il corpo umano produce in maniera autonoma i corticosteroidi endogeni grazie alle ghiandole surrenali e possiamo dire che il cortisone prodotto in laboratorio, ha una struttura molto simile ai corticosteroidi, ma ne vengono esaltate le caratteristiche antinfiammatorie.
Il corpo umano produce in maniera autonoma i corticosteroidi endogeni grazie alle ghiandole surrenali e possiamo dire che il cortisone prodotto in laboratorio, ha una struttura molto simile ai corticosteroidi, ma ne vengono esaltate le caratteristiche antinfiammatorie. Come antinfiammatorio, il cortisone blocca la reazione a cascata dell’infiammazione, riducendo il gonfiore, l’edema, l’arrossamento, l’eritema e regolando la temperatura corporea.
Come antinfiammatorio, il cortisone blocca la reazione a cascata dell’infiammazione, riducendo il gonfiore, l’edema, l’arrossamento, l’eritema e regolando la temperatura corporea. Sono molte le forme in cui questo farmaco può essere somministrato ed è per questo che è di facile utilizzo.
Sono molte le forme in cui questo farmaco può essere somministrato ed è per questo che è di facile utilizzo. Gli effetti collaterali sono multifattoriali:
Gli effetti collaterali sono multifattoriali: