Distorsione di caviglia
 La distorsione di caviglia è comunemente indicata per identificare una perdita di congruenza articolare tra la porzione del collo del piede e i malleoli.
La distorsione di caviglia è comunemente indicata per identificare una perdita di congruenza articolare tra la porzione del collo del piede e i malleoli.
Tipi di distorsione di caviglia
Vengono identificate due tipologie distorsive di massima:
- esterna (la più frequente)
- interna (più rara)
In realtà per distorsione di caviglia si intende qualunque tipo di movimento che possa alterare i rapporti articolari nei 3 piani dello spazio, a scapito delle componenti legamentose, capsulari e muscolo-tendinee.
Chiaramente alcune tipologie di distorsioni saranno a carico esclusivo di eventi traumatici importanti, alle volte addirittura di tipo fratturativo, ed è per questo che la categoria di massima viene suddivisa in STORTA ESTERNA e STORTA INTERNA di caviglia.
Il Piede
Cerchiamo prima di capire a grandi linee come è composto il piede, la sua articolarità rispetto alla gamba e che funzione svolge.
Il piede è diviso in 3 grandi porzioni:
- Retropiede (zona posteriore del piede)
- Mesopiede (zona centrale del piede)
- Avampiede (zona anteriore del piede)
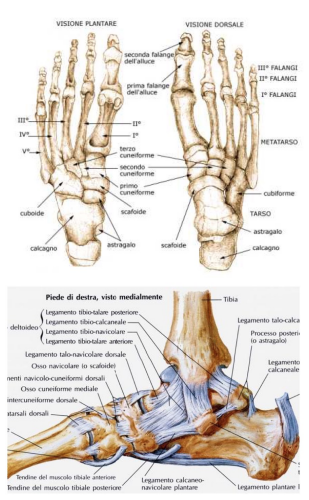 Queste 3 zone servono a scaricare il peso del corpo a terra, ad ammortizzare il carico statico e dinamico per via degli archi plantari, a trasferire la meccanica deambulatoria consentendo la massima spinta durante il passo.
Queste 3 zone servono a scaricare il peso del corpo a terra, ad ammortizzare il carico statico e dinamico per via degli archi plantari, a trasferire la meccanica deambulatoria consentendo la massima spinta durante il passo.
Il piede si deve articolare rispetto alla gamba per merito della giunzione articolare tra l’astragalo e la pinza malleolare.
L’astragalo è l’osso più alto della zona del retropiede.
La pinza malleolare è la porzione articolare formata dalla parte terminale distale dell’osso peroneale e da quella dell’osso tibiale.
Come ogni articolazione, anche quella tra l’astragalo e la pinza malleolare è protetta, contenuta e guidata da legamenti, capsula articolare e muscoli, soprattutto quelli brevi (corti), sia quelli lunghi con una relazione tendinea importante.
Le distorsioni di caviglia possono avvenire per vari motivi e sono molti i fattori che la predispongono.
I traumi hanno un ruolo determinante e infatti spesso l’attività sportiva diventa una causa primaria.
E’ vero però che anche la predisposizione genetica ad una lassità dei tessuti molli e ad una formazione di tessuto connettivo meno resistente, predispone la caviglia and un cedimento strutturale nei movimenti di lateralità e rotazione associati.
Fattore importante per la salvaguardia dell’articolazione è il tono muscolare capace di tenere salde ma mobili, le articolazioni della caviglia stessa e del mesopiede.
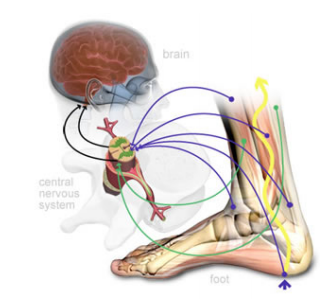 Fondamentale diventa il sistema propriocettivo articolare che comunica con il cervello la posizione e le accelerazioni delle articolazioni rispetto ai fattori spazio-tempo;
Fondamentale diventa il sistema propriocettivo articolare che comunica con il cervello la posizione e le accelerazioni delle articolazioni rispetto ai fattori spazio-tempo;
il messaggio si trasmette per via midollare e ha un doppio feedback, ovvero dà una relazione immediata riflessa muscolare e una di adattamento volontario.
Nella distorsione di caviglia, l’astragalo (osso del retropiede incastonato nella pinza malleolare) fa un movimento esagerato rispetto alla sua normale capacità, tanto da creare un’ allargamento dello spazio intermalleolare, creando quella che si chiama diastasi della pinza malleolare.
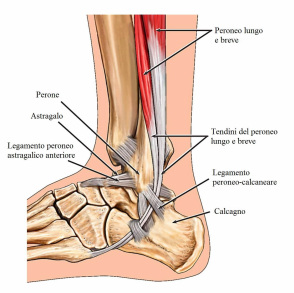 A seconda di quanto sia stato esagerato il movimento distorsivo, si possono creare dei danni alle strutture legamentose, andando da un semplice stiramento (elongazione), ad una lesione parziale o totale delle fibre che li costituiscono.
A seconda di quanto sia stato esagerato il movimento distorsivo, si possono creare dei danni alle strutture legamentose, andando da un semplice stiramento (elongazione), ad una lesione parziale o totale delle fibre che li costituiscono.
La capsula articolare va incontro a stiramento creando un’infiammazione intrarticolare che genera gonfiore.
La comparsa di tumefazione si ha nel momento in cui lo stiramento causa una lacerazione dei tessuti, favorendo la fuoriuscita di sangue, che si espande nei tessuti contigui, fino a quando il gonfiore stesso ne blocca la fuoriuscita per aumento della pressione.
La muscolatura inerente andrà in spasmo di contrattura per difesa dell’articolazione e per riflesso condizionato dal dolore.
Le articolazioni perdono congruità nei rapporti articolari diretti con le strutture perimetriche e indiretti con le articolazioni con cui condividono fulcri di movimento.
La storta acuta di caviglia è la più violenta, ma non di rado si rivolgono a noi pazienti che, anche senza eventi traumatici, lamentano distorsioni manifeste nella banalità dei movimenti quotidiani, come camminare o salire e scendere dei gradini.
Il problema della storta di caviglia è che la cronicizzazione della stessa, porta i tessuti a diventare lassi e a non supportare più il contenimento articolare necessario per avere il giusto sostegno e la giusta solidità nelle attività deambulatorie quotidiane.
Le distorsioni di caviglia sono classificabili in vari gradi a seconda del danno di stiramento o di lesione parziale o totale stella strutture legamentose fino a poter arrivare al danno fratturativo delle componenti ossee.
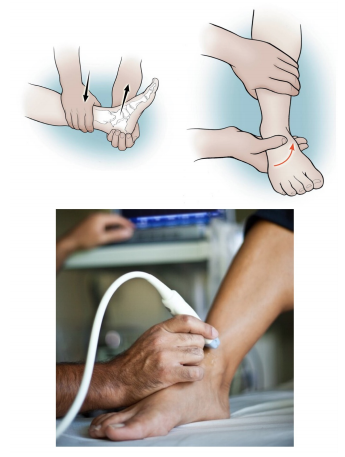 La diagnosi
La diagnosi
La diagnosi prevede come sempre un esame clinico che si baserà sull’ispezione visiva alla ricerca di zone di gonfiore e di tumefazione, sulla ricerca dei punti di dolore nelle zone critiche a carico delle strutture legamentose, della capsula articolare, dei muscoli e dei loro relativi tendini.
Si faranno dei test clinici sulla stabilità articolare, sulla valutazione dei range di movimento e sulla presenza di lassità dei tessuti molli, fino alla stima di eventuali sublussazioni provocate.
A seguire saranno indicati esami diagnostici di tipo radiografico per vedere l’integrità delle parti ossee, scongiurando eventuali danni fratturativi.
Esame ecografico per valutare lo stato di salute dei tessuti molli, in particolare dei legamenti articolari.
La RM che studia l’integrità di tutte le strutture conviventi nell’ articolazione e per l’articolazione, in maniera da poterle valutare ad ampio raggio e in maniera minuziosa.
La cura
 La cura nelle prime fasi dell’acuzia prevede l’immobilizzazione e lo scarico da terra dell’arto in questione, l’utilizzo di una benda compressiva elastica in modo da ridurre lo stravaso per aumento della pressione dall’esterno, l’applicazione di ghiaccio come antinfiammatorio.
La cura nelle prime fasi dell’acuzia prevede l’immobilizzazione e lo scarico da terra dell’arto in questione, l’utilizzo di una benda compressiva elastica in modo da ridurre lo stravaso per aumento della pressione dall’esterno, l’applicazione di ghiaccio come antinfiammatorio.
La cura nelle fasi post acuzia pone l’ attenzione sulla diminuzione dello stato infiammatorio, sul drenaggio dell’edema e della tumefazione eventualmente presente.
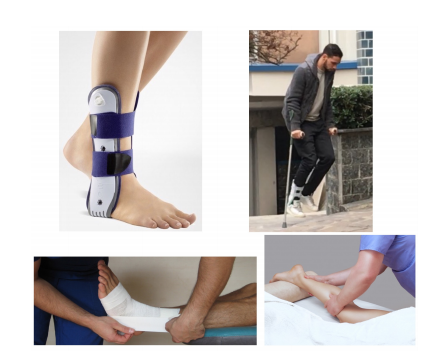 Sarà necessario l’utilizzo di un tutore o di un bendaggio funzionale, la scelta cambia a seconda della gravità dell’evento distorsivo, per tenere a riposo l’articolazione e i suoi tessuti molli e favorirne l’eventuale cicatrizzazione.
Sarà necessario l’utilizzo di un tutore o di un bendaggio funzionale, la scelta cambia a seconda della gravità dell’evento distorsivo, per tenere a riposo l’articolazione e i suoi tessuti molli e favorirne l’eventuale cicatrizzazione.
Lo scarico dell’arto inferiore a terra potrà variare con l’utilizzo di una stampella o due, per un periodo mutevole a seconda dell’entità del danno.
Si comincerà da subito a lavorare sul mantenimento del tono muscolare con esercizi isometrici per non creare stress all’articolazione.
Si manterrà l’articolarità minima consentita per evitare l’irrigidimento articolare, ma prestando attenzione a non riprodurre i parametri che hanno innescato la distorsione e senza mettere in stress i tessuti molli danneggiati e precedentemente individuati per via delle indagini strumentali.
 La cura nella cronicizzazione dell’instabillità, prevede il completo recupero articolare, il miglioramento massimo del tono trofismo muscolare, l’equilibrio delle catene muscolari, la ricerca di eventuali compensi articolari instauratisi nell’immediato.
La cura nella cronicizzazione dell’instabillità, prevede il completo recupero articolare, il miglioramento massimo del tono trofismo muscolare, l’equilibrio delle catene muscolari, la ricerca di eventuali compensi articolari instauratisi nell’immediato.
Questi possono manifestarsi sia sul piede stesso e sulle volte plantari, cosi come nella zona metatarsale e sulla dinamica di spinta del primo dito del piede durante la fase del passo, fino ad arrivare a portare compensi nella zona del ginocchio, in particolare sul cavo popliteo, sulla zona meniscale, per i cambiamenti di asse e di meccanica che il ginocchio potrebbe manifestare, fino ad arrivare alla zona del bacino con la sinfisi pubica e con l’articolazione sacro iliaca, per poi trovare ulteriori possibilità di accomodamento instaurato sulla colonna vertebrale.
Recupero propriocettivo articolare mirato ad integrare lo stato di equilibrio della zona lesa insieme al potenziamento di quello dell’intero arto inferiore, del bacino e della cerniera lombo sacrale.
La chirurgia permette la riparazione del danno legamentoso nel caso in cui ci sia rottura totale e instabilità articolare severa manifesta.
Può procede anche all’utilizzo di mezzi di sintesi ossei nel momento in cui si presenti una frattura.
L’uso di terapie farmacologiche in fase di cronicizzazione non ha grosse indicazione perché il problema è maggiormente a carico della funzione da recuperare.
Come abbiamo potuto capire, la distorsione di caviglia è un evento traumatico molto delicato che va affrontato con cura e attenzione.
La fisioterapia e l’osteopatia la fanno da padrona per poter riportare l’articolazione coinvolta, ad uno stato di buona salute, evitando la ricaduta con recidivanti.
Recuperare e riattivare l’articolazione sarà un beneficio per la caviglia ma anche per tutto il resto del corpo!


 Il piede cavo è una conformazione alterata dell’arco plantare, che mostra un eccesso di curva della volta interna, aumentandone l’altezza oltre misura, con uno spostamento dell’equilibrio di appoggio sulla porzione laterale del calcagno e del mesopiede.
Il piede cavo è una conformazione alterata dell’arco plantare, che mostra un eccesso di curva della volta interna, aumentandone l’altezza oltre misura, con uno spostamento dell’equilibrio di appoggio sulla porzione laterale del calcagno e del mesopiede. Al piede cavo, si associa un’alterazione della biomeccanica statica e dinamica, che comporta una traslazione del calcagno in atteggiamento di varismo, dovuto allo spostamento di carichi nella porzione più laterale e un atteggiamento a griff delle dita dei piedi, che cercano di recuperare un meccanismo di adattamento e di ammortizzazione di competenza della volta plantare interna, oltre che di quella trasversale.
Al piede cavo, si associa un’alterazione della biomeccanica statica e dinamica, che comporta una traslazione del calcagno in atteggiamento di varismo, dovuto allo spostamento di carichi nella porzione più laterale e un atteggiamento a griff delle dita dei piedi, che cercano di recuperare un meccanismo di adattamento e di ammortizzazione di competenza della volta plantare interna, oltre che di quella trasversale. La stessa fascia plantare con il passare del tempo, subisce una fibrotizzazione ed una retrazione, riducendo ancor più il ruolo ammortizzante della volta plantare interna.
La stessa fascia plantare con il passare del tempo, subisce una fibrotizzazione ed una retrazione, riducendo ancor più il ruolo ammortizzante della volta plantare interna. Il paziente diventa sintomatico nel momento in cui la cronicità del piede cavo, si associa ad una degenerazione e/o ad un invecchiamento dei tessuti molli, che fibrotizzando, perdono le loro capacità di compenso, attivando altresì segnali nocicettivi e feedback propriocettivi alterati, instaurando delle contratture antalgiche riflesse.
Il paziente diventa sintomatico nel momento in cui la cronicità del piede cavo, si associa ad una degenerazione e/o ad un invecchiamento dei tessuti molli, che fibrotizzando, perdono le loro capacità di compenso, attivando altresì segnali nocicettivi e feedback propriocettivi alterati, instaurando delle contratture antalgiche riflesse. Il piede cavo ha principalmente 3 categorie eziologiche:
Il piede cavo ha principalmente 3 categorie eziologiche: La diagnosi del piede cavo è ben oggettivatile al semplice esame obiettivo, ma è comunque molto importante fare una più che attenta anamnesi, per capire le condizioni che possono aver portato al cavismo del piede, quando ha iniziato a manifestarsi, quando si è instaurato e quanto va ad inefficiare nella vita del paziente, se valutato all’interno delle attività di vita quotidiana e nelle attività ludico-sportive.
La diagnosi del piede cavo è ben oggettivatile al semplice esame obiettivo, ma è comunque molto importante fare una più che attenta anamnesi, per capire le condizioni che possono aver portato al cavismo del piede, quando ha iniziato a manifestarsi, quando si è instaurato e quanto va ad inefficiare nella vita del paziente, se valutato all’interno delle attività di vita quotidiana e nelle attività ludico-sportive. Risulta molto utile richiedere un esame baropodometrico, sia statico che dinamico, per analizzare la postura del piede e l’impronta dell’appoggio al suolo, nelle attività congrue alla vita quotidiana.
Risulta molto utile richiedere un esame baropodometrico, sia statico che dinamico, per analizzare la postura del piede e l’impronta dell’appoggio al suolo, nelle attività congrue alla vita quotidiana. Anche l’ecografia può entrare in campo, dal momento in cui sia richiesto un’esame che focalizzi l’attenzione sui tessuti periarticolari e sulla muscolatura nella sua integrità e nello stato di salute.
Anche l’ecografia può entrare in campo, dal momento in cui sia richiesto un’esame che focalizzi l’attenzione sui tessuti periarticolari e sulla muscolatura nella sua integrità e nello stato di salute. Il dito a martello nel piede è un disturbo a carico dell’articolazione interfalangea distale, la quale si deforma assumendo un atteggiamento di flessione che, rispetto all’insieme dei segmenti falangei, crea una forma a z, radiograficamente apprezzabile.
Il dito a martello nel piede è un disturbo a carico dell’articolazione interfalangea distale, la quale si deforma assumendo un atteggiamento di flessione che, rispetto all’insieme dei segmenti falangei, crea una forma a z, radiograficamente apprezzabile. Generalmente tale deformazione interessa maggiormente il 2°, il 3°, il 4° dito e può manifestarsi come dimorfismo singolo o associato ad una valgizzazione dell’alluce e/o ad un piattiamo dell’arco interno del piede, che porta alla predisposizione dell’ accavallamento del dito a martello sulle falangi contigue.
Generalmente tale deformazione interessa maggiormente il 2°, il 3°, il 4° dito e può manifestarsi come dimorfismo singolo o associato ad una valgizzazione dell’alluce e/o ad un piattiamo dell’arco interno del piede, che porta alla predisposizione dell’ accavallamento del dito a martello sulle falangi contigue. L’eccessiva lunghezza del dito può essere un’ulteriore causa di dimorfismo, nel momento in cui il piede è costretto, per causa di forza maggiore, a vivere buona parte della giornata nella scarpa.
L’eccessiva lunghezza del dito può essere un’ulteriore causa di dimorfismo, nel momento in cui il piede è costretto, per causa di forza maggiore, a vivere buona parte della giornata nella scarpa. L’utilizzo di calzature dalla punta stretta, rigide e con un tacco pronunciato oltre il dovuto, non sono assolutamente comode per la corretta postura del piede e possono favorire la predisposizione alla deformità del piede.
L’utilizzo di calzature dalla punta stretta, rigide e con un tacco pronunciato oltre il dovuto, non sono assolutamente comode per la corretta postura del piede e possono favorire la predisposizione alla deformità del piede. La diagnosi del dito a martello nel piede
La diagnosi del dito a martello nel piede La fisioterapia incentrata al riequilibrio del piede rispetto all’intero arto inferiore, rispetto al bacino e a alla relazione vertebrale, associata ad una mobilizzazione automa, sarà utile e necessaria, per evitare lo sviluppo di rigidità articolari e deformazioni articolari maggiori.
La fisioterapia incentrata al riequilibrio del piede rispetto all’intero arto inferiore, rispetto al bacino e a alla relazione vertebrale, associata ad una mobilizzazione automa, sarà utile e necessaria, per evitare lo sviluppo di rigidità articolari e deformazioni articolari maggiori. Ovviamente nel periodo a seguire l’intervento chirurgico, sarà necessario procedere ad un recupero riabilitativo delle funzioni, evitando che si possano sviluppare delle rigidità post operatorie.
Ovviamente nel periodo a seguire l’intervento chirurgico, sarà necessario procedere ad un recupero riabilitativo delle funzioni, evitando che si possano sviluppare delle rigidità post operatorie. Il nervo, ma più precisamente la guaina del nervo, tende a fibrotizzare, ispessendosi e sviluppando una protuberanza tondeggiante, all’altezza delle teste metatarsali, alle volte sensibile anche al tatto e alla mobilizzazione.
Il nervo, ma più precisamente la guaina del nervo, tende a fibrotizzare, ispessendosi e sviluppando una protuberanza tondeggiante, all’altezza delle teste metatarsali, alle volte sensibile anche al tatto e alla mobilizzazione. Alle volte viene riferita la sensazione di avere un corpo estraneo nella scarpa.
Alle volte viene riferita la sensazione di avere un corpo estraneo nella scarpa. Vediamo quali possono essere:
Vediamo quali possono essere: Gli esami comunemente utilizzati sono:
Gli esami comunemente utilizzati sono: Queste patologie differenti ma simili per sintomatologia possono essere:
Queste patologie differenti ma simili per sintomatologia possono essere: antinfiammatori e/o antidolorifici
antinfiammatori e/o antidolorifici Bisogna assolutamente evitare che il piede si irrigidisca nelle sue porzioni articolari.
Bisogna assolutamente evitare che il piede si irrigidisca nelle sue porzioni articolari. Oggi parleremo del piede diabetico
Oggi parleremo del piede diabetico Ma le conseguenze arteriopatiche e neuropatiche che esiti possono portare ad un paziente?
Ma le conseguenze arteriopatiche e neuropatiche che esiti possono portare ad un paziente? La diagnosi
La diagnosi
 Il trattamento del piede diabetico
Il trattamento del piede diabetico Nel caso in cui il paziente dovesse subire un’ amputazione segmentale o totale del piede, risulterà fondamentale curare con la massima attenzione la ferita chirurgica, controllandone la guarigione ed evitando che si possa infettare.
Nel caso in cui il paziente dovesse subire un’ amputazione segmentale o totale del piede, risulterà fondamentale curare con la massima attenzione la ferita chirurgica, controllandone la guarigione ed evitando che si possa infettare. La parte interna del piede può scendere completamente fino a toccare terra, o in parte e questo determina lo stato di importanza del piede piatto.
La parte interna del piede può scendere completamente fino a toccare terra, o in parte e questo determina lo stato di importanza del piede piatto. I 3 archi plantari sono così organizzati:
I 3 archi plantari sono così organizzati: Le tre zone di cui parliamo sono:
Le tre zone di cui parliamo sono: Sono due piedi piatti differenti.
Sono due piedi piatti differenti. Il piede piatto funzionale si manifesta nel momento in cui la volta plantare interna cede per una problema di cattivo aggiustamento tra articolazioni, muscoli e legamenti, ma che riesce a recuperare la sua forma coerente se liberato dai compiti biomeccanici e dal peso del copro.
Il piede piatto funzionale si manifesta nel momento in cui la volta plantare interna cede per una problema di cattivo aggiustamento tra articolazioni, muscoli e legamenti, ma che riesce a recuperare la sua forma coerente se liberato dai compiti biomeccanici e dal peso del copro. tendiniti e capsuliti nella zona del mesopiede e del tendine d’Achille
tendiniti e capsuliti nella zona del mesopiede e del tendine d’Achille predisposizione alla lassità legamentosa dei compartimenti articolari
predisposizione alla lassità legamentosa dei compartimenti articolari predisposizione familiare
predisposizione familiare Un esame molto valido è la baropodometria sia in statica che in dinamica, ovvero da fermo e mentre cammina, per vedere come, su uno schema computerizzato, si adatta il piede al terreno, la qualità del movimento che compie e gli assi funzionali che segue nel passaggio dal retropiede all’avampiede, la distribuzione dei pesi su entrambi i piedi e nelle loro specifiche zone.
Un esame molto valido è la baropodometria sia in statica che in dinamica, ovvero da fermo e mentre cammina, per vedere come, su uno schema computerizzato, si adatta il piede al terreno, la qualità del movimento che compie e gli assi funzionali che segue nel passaggio dal retropiede all’avampiede, la distribuzione dei pesi su entrambi i piedi e nelle loro specifiche zone. La fisioterapia, per recuperare dove possibile la volta plantare interna e nel caso fosse possibile, ridare un assetto naturale al piede, stabilizzare il suo stato di salute ed evitare che vada incontro a rigidità e deformazione, controllare la corretta mobilità articolare.
La fisioterapia, per recuperare dove possibile la volta plantare interna e nel caso fosse possibile, ridare un assetto naturale al piede, stabilizzare il suo stato di salute ed evitare che vada incontro a rigidità e deformazione, controllare la corretta mobilità articolare. E’ fondamentale una ginnastica propriocettiva mirata ad allenare il sistema di adattamento del piede a terra.
E’ fondamentale una ginnastica propriocettiva mirata ad allenare il sistema di adattamento del piede a terra. L’ausilio dei plantari di sostegno è sicuramente buono ma va evitato di portarli tutto il giorno, perché è vero che il piede viene sostenuto ma non deve perdere il tono muscolare per il mantenimento autonomo dell’arco interno del piede, altrimenti verrebbe a mancare ogni minima capacità residua di svolgere i proprio ruolo in autonomia.
L’ausilio dei plantari di sostegno è sicuramente buono ma va evitato di portarli tutto il giorno, perché è vero che il piede viene sostenuto ma non deve perdere il tono muscolare per il mantenimento autonomo dell’arco interno del piede, altrimenti verrebbe a mancare ogni minima capacità residua di svolgere i proprio ruolo in autonomia. La farmacologia diventa di aiuto nel momento in cui si dovesse far fronte a un’infiammazione delle strutture molli quali legamenti, tendini, articolazioni e possono essere usate componenti chimiche locali o infiltrative.
La farmacologia diventa di aiuto nel momento in cui si dovesse far fronte a un’infiammazione delle strutture molli quali legamenti, tendini, articolazioni e possono essere usate componenti chimiche locali o infiltrative. Il piede piatto è una condizione di svantaggio nel nostra quotidianità, ma adesso abbiamo tutte le nozioni per poterlo gestire al meglio, recuperare lo stato di salute e ottimizzarne il suo funzionamento.
Il piede piatto è una condizione di svantaggio nel nostra quotidianità, ma adesso abbiamo tutte le nozioni per poterlo gestire al meglio, recuperare lo stato di salute e ottimizzarne il suo funzionamento.