Sindrome di Griesel
 La sindrome di GRIESEL è una patologia caratterizzata da una mal posizione rotatoria non traumatica, delle vertebre cervicali alte C1-C2, conseguente ad alterazioni delle strutture oro-ringo-faringee, colpite da processi infiammatori di varia origine e natura.
La sindrome di GRIESEL è una patologia caratterizzata da una mal posizione rotatoria non traumatica, delle vertebre cervicali alte C1-C2, conseguente ad alterazioni delle strutture oro-ringo-faringee, colpite da processi infiammatori di varia origine e natura.
Conosciamo meglio la sindrome di Griesel
 La disfunzione posizionale delle vertebre sopra citate, è dovuta ad una lassità patologica dei legamenti alari e crociati, che dovrebbero mantenere l’assetto tra il dente dell’epistrofeo (C2) e l’arco vertebrale di C1.
La disfunzione posizionale delle vertebre sopra citate, è dovuta ad una lassità patologica dei legamenti alari e crociati, che dovrebbero mantenere l’assetto tra il dente dell’epistrofeo (C2) e l’arco vertebrale di C1.
L’età interessata da questa patologia è riscontrata mediamente tra i 6 e i 14 anni.
Non si escludono manifestazioni della sindrome di Griesel in età adulta, traslando la disfunzione vertebrale anche sulle vertebre cervicali inferiori C2-C3.
La sindrome di cui oggi parliamo venne descritta per la prima volta nel 1930, ed è stata fonte di studio clinico-radiologoico.
Le cause
 Ma quali sono le condizioni patologiche che possono scatenare la sindrome di Griesel?
Ma quali sono le condizioni patologiche che possono scatenare la sindrome di Griesel?
Otiti medie, faringiti, ascessi retrofaringei, laringiti, dovute a infezioni da origine batterica o virale, esiti di interventi chirurgici nel segmento cranio-cervicale, possono provocare un’iperemia dei legamenti alari e crociati ed una loro conseguente lassità, associata ad una instabilità.
Il meccanismo patologico illustrato è dovuto all’esistenza di un sistema di drenaggio venoso di collegamento tra la regione faringea postero-superiore, i plessi venosi epidurali cervicali e il plesso venoso periodontoideo.
Questa via di collegamento venoso, può causare una trasmissibilità di infezioni tra strutture differenti, creando infiammazione ed essudato settico.
Risulta chiaro da quanto letto, che nei bambini maggiormente, ma anche negli adulti, quando ci troviamo di fronte ad una condizione di torcicollo doloroso, che fa seguito ad una patologia infettiva delle vie respiratorie superiori o ad un intervento chirurgico nella zona, va sempre considerata la sindrome di Griesel, come fattore di possibile diagnosi differenziale.
La connessione tra un’infezione delle vie aere superiori e una cervicalgia, ci da l’idea della stretta relazione tra la colonna cervicale, l’apparato cranio-mandinolare e il pacchetto viscerale del collo, integrando i sistemi tra di loro, in maniera polivalente.
 In base alla considerazione della catena anatomo-funzionale cranio/mandibolo/cervico/viscerale, una disfunzione trascurata o mal curata può causare nel tempo patologie secondarie di varia natura:
In base alla considerazione della catena anatomo-funzionale cranio/mandibolo/cervico/viscerale, una disfunzione trascurata o mal curata può causare nel tempo patologie secondarie di varia natura:
- disfunzioni dell’articolazione tempero mandibolare
- alterazioni della meccanica articolare cervicale
- cervicalgie
- mal di testa
- squilibri posturali
- disfunzioni fonatorie
- alterazione della funzione respiratoria
- alterazioni della deglutizione.
Come si manifesta la sindrome di Griesel
La patologia si manifesta con 3 segni principali:
- Deviazione dell’apofisi spinosa della seconda vertebra cervicale, la quale risulterà deviata dalla stessa parte della rotazione della testa. Normalmente l’apofisi spinosa dovrebbe essere spostata in maniera opposta alla rotazione della testa.
- Contrazione e contrattura del muscolo S.C.O.M. omolaterale, come conseguenza del riflesso antalgico.
- Difficoltà a ruotare la testa controlateralmente al lato della disfunzione, con una limitazione articolare che spesso non va oltre la linea mediana.
La sindrome di Griesel ha una distinzione formulata in 4 punti.
Tale classificazione viene nominata come classificazione di Fielding:
TIPO 1) Blocco rotatorio evidenziato nel normale range articolare tra C1 e C2, senza la presenza di una reale sublussazione articolare.
TIPO 2) Dislocazione delle masse laterali di C1 e spostamento anteriore associato, che varia tra i 3 e i 5 mm, con annessa alterazione del legamento trasverso.
TIPO 3) Dislocazione delle masse laterali di C1 e spostamento anteriore associato, che va oltre i 5 mm (altamente instabile).
TIPO 4) Sublussazione posteriore di C1 (altamente instablile).
La diagnosi
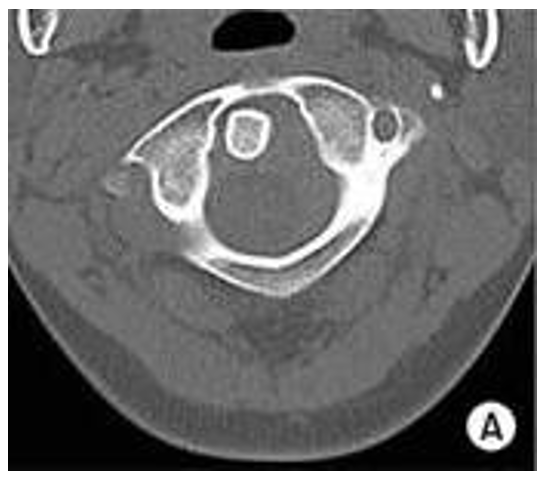 La diagnostica per immagini è di fondamentale importanza per evidenziare la patologia e stabilirne la tipologia di appartenenza.
La diagnostica per immagini è di fondamentale importanza per evidenziare la patologia e stabilirne la tipologia di appartenenza.
Le radiografie (Rx) e la tomografia computerizzata (TC) svelano le alterazioni nell’allineamento dei segmenti cervicali ormai a noi noti, mentre la risonanza magnetica (RM) è più indicata per documentare alterazioni nei rapporti articolari con il sistema neurologico midollare e radicolare, come anche per fornire un’ immagine più accurata delle anomalie legamentose.
Le cure
 Le cure a cui il paziente verrà sottoposto, saranno diverse a seconda del caso:
Le cure a cui il paziente verrà sottoposto, saranno diverse a seconda del caso:
TIPO 1) Verranno utilizzati antibiotici, miorilassanti, immobilizzazione del segmento cervicale con collare semirigido o morbido e fisioterapia.
TIPO 2) Riduzione della sublussazione cervicale C1-C2 e mantenimento in asse per mezzo di un collare cervicale rigido.
TIPO 3) // TIPO 4) trazione cervicale di Halo, per la riduzione della sublussazione se il paziente è in assenza di sintomi neurologici, oppure ricorso alla chirurgia vertebrale decompressiva o di stabilizzazione (artrodesi) dei segmenti cervicali interessati.
La sindrome di Griesel è di difficile individuazione, ma un’ attenta anamnesi e una corretta ricerca di sintomi integrati alla diagnostica per immagini, ci permetterà di fare bene il nostro lavoro.
La salute passa attraverso la conoscenza e con l’articolo di oggi, abbiamo la possibilità di aggiungere un tassello al nostro benessere.


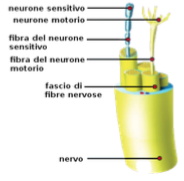 I nervi possono avere dei compiti specifici per una singola funzione oppure avere delle funzioni promiscue, ad esempio i nervi del sistema nervoso periferico possono essere solo sensitivi, solo motori o misti, ovvero che sono capaci in maniera bivalente, di portare informazioni sensoriali dalla periferia al cervello e di trasmettere informazioni motorie dal cervello alla periferia.
I nervi possono avere dei compiti specifici per una singola funzione oppure avere delle funzioni promiscue, ad esempio i nervi del sistema nervoso periferico possono essere solo sensitivi, solo motori o misti, ovvero che sono capaci in maniera bivalente, di portare informazioni sensoriali dalla periferia al cervello e di trasmettere informazioni motorie dal cervello alla periferia. Nel caso il nervo abbia anche un compito motorio oltre che sensitivo, si può manifestare una perdita di forza e di resistenza della muscolatura da esso innervata.
Nel caso il nervo abbia anche un compito motorio oltre che sensitivo, si può manifestare una perdita di forza e di resistenza della muscolatura da esso innervata. irritazione da contatto o da compressione per riduzione dello spazio dove il nervo alloggia e scorre. Ad esempio una discopatia vertebrale che porta ad una diminuzione di altezza tra un corpo vertebrale e l’altro, può ridurre il lume del forame di coniugazione da dove esce il nervo. La fibrotizzazione del tunnel carpale può irritare il nervo mediamo facendo perdere forza e sensibilità. La formazione di tessuto fibroso attorno ad un nervo come nel neuroma di Morton ecc. ecc.
irritazione da contatto o da compressione per riduzione dello spazio dove il nervo alloggia e scorre. Ad esempio una discopatia vertebrale che porta ad una diminuzione di altezza tra un corpo vertebrale e l’altro, può ridurre il lume del forame di coniugazione da dove esce il nervo. La fibrotizzazione del tunnel carpale può irritare il nervo mediamo facendo perdere forza e sensibilità. La formazione di tessuto fibroso attorno ad un nervo come nel neuroma di Morton ecc. ecc. diabete, dove l’eccesso di glicemia porta ad un danno del rivestimento del nervo, ovvero alla guaina mielinica, che protegge e favorisce la conduzione di segnale del nervo stesso
diabete, dove l’eccesso di glicemia porta ad un danno del rivestimento del nervo, ovvero alla guaina mielinica, che protegge e favorisce la conduzione di segnale del nervo stesso Le indagini strumentali associate sono di vario tipo:
Le indagini strumentali associate sono di vario tipo: La cura per essere efficace deve eliminare o minimizzare il fattore di innesco della patologia, pertanto si potrà agire in maniera meccanica li dove la causa sia dovuta a un mal posizionamento di strutture osteoarticolari, oppure dove i tessuti molli (muscoli, tendini, legamenti, capsule articolari) per un loro mutamento morfologico, siano restringenti e costringenti il passaggio e la sede del nervo interessato.
La cura per essere efficace deve eliminare o minimizzare il fattore di innesco della patologia, pertanto si potrà agire in maniera meccanica li dove la causa sia dovuta a un mal posizionamento di strutture osteoarticolari, oppure dove i tessuti molli (muscoli, tendini, legamenti, capsule articolari) per un loro mutamento morfologico, siano restringenti e costringenti il passaggio e la sede del nervo interessato.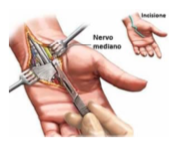 Dove invece l’alterazione anatomica non sia manipolabile con terapie conservative, si può intervenire con la chirurgia ricreando un ambiente favorevole all’alloggiamento del nervo stesso.
Dove invece l’alterazione anatomica non sia manipolabile con terapie conservative, si può intervenire con la chirurgia ricreando un ambiente favorevole all’alloggiamento del nervo stesso. Per carenze alimentari con sottolivellamento vitaminico del gruppo B è buona norma controllare lo stato di attività epatica e integrare con l’alimentazione i fattori mancanti, dove ne sia necessario si può intervenire con integratori ad assunzione diretta.
Per carenze alimentari con sottolivellamento vitaminico del gruppo B è buona norma controllare lo stato di attività epatica e integrare con l’alimentazione i fattori mancanti, dove ne sia necessario si può intervenire con integratori ad assunzione diretta.

 La cefalea tensiva generalmente si manifesta nella regione nucale-occipitale, ma può presentarsi anche nella zona delle tempie o della regione frontale fino alla linea sopra orbitale.
La cefalea tensiva generalmente si manifesta nella regione nucale-occipitale, ma può presentarsi anche nella zona delle tempie o della regione frontale fino alla linea sopra orbitale. Il dolore viene descritto come lieve o moderato, persistente e alle volte costrittivo, quasi mai forte e ne di tipo pulsante.
Il dolore viene descritto come lieve o moderato, persistente e alle volte costrittivo, quasi mai forte e ne di tipo pulsante. Una rx cervicale può essere valida nel caso si voglia ricercare una verticalizzazione del tratto cervicale, valutare i compensi di recupero sottoccipitali e visualizzare un’ eventuale stato degenerativo in essere.
Una rx cervicale può essere valida nel caso si voglia ricercare una verticalizzazione del tratto cervicale, valutare i compensi di recupero sottoccipitali e visualizzare un’ eventuale stato degenerativo in essere. Ove siano presenti concause ortopediche dell’apparato muscolo-scheletrico, sarà molto utile correggere la postura vertebrale, riequilibrare il movimento del segmento cervicale, ridurre lo spasmo muscolare e le eventuali contratture, disimbrigliare le radici nervose periferiche nel loro punto di origine e/o lungo il loro percorso periferico, il tutto tramite l’aiuto di un fisioterapista o di un osteopata.
Ove siano presenti concause ortopediche dell’apparato muscolo-scheletrico, sarà molto utile correggere la postura vertebrale, riequilibrare il movimento del segmento cervicale, ridurre lo spasmo muscolare e le eventuali contratture, disimbrigliare le radici nervose periferiche nel loro punto di origine e/o lungo il loro percorso periferico, il tutto tramite l’aiuto di un fisioterapista o di un osteopata. La sindrome delle gambe senza riposo o RLS (Restless Legs Syndrome) è un disturbo neurologico con sintomi sensoriali e motori, che colpisce uno o entrambi gli arti inferiori.
La sindrome delle gambe senza riposo o RLS (Restless Legs Syndrome) è un disturbo neurologico con sintomi sensoriali e motori, che colpisce uno o entrambi gli arti inferiori. Questi sintomi vengono riscontrati maggiormente la notte ma nei casi più gravi si possono manifestare anche durante le ore diurne.
Questi sintomi vengono riscontrati maggiormente la notte ma nei casi più gravi si possono manifestare anche durante le ore diurne. Alcune donne manifestano i sintomi durante la gravidanza e di queste una parte, saranno maggiormente predisposte a ripresentare la patologia più avanti negli anni.
Alcune donne manifestano i sintomi durante la gravidanza e di queste una parte, saranno maggiormente predisposte a ripresentare la patologia più avanti negli anni.
 In entrambe le forme il 60% è geneticamente predisposto allo sviluppo della sindrome.
In entrambe le forme il 60% è geneticamente predisposto allo sviluppo della sindrome. Molti fattori scatenanti sono direttamente o indirettamente collegati allo stato anatomico e di salute dei due sistemi neurologici prima nominati.
Molti fattori scatenanti sono direttamente o indirettamente collegati allo stato anatomico e di salute dei due sistemi neurologici prima nominati. Nello sviluppo della sindrome delle gambe senza riposo, possiamo trovare come concause anche l’utilizzo prolungato e costante di alcuni tipi di farmaci ad azione sul sistema nevoso centrale, antipertensivi, antistaminici.
Nello sviluppo della sindrome delle gambe senza riposo, possiamo trovare come concause anche l’utilizzo prolungato e costante di alcuni tipi di farmaci ad azione sul sistema nevoso centrale, antipertensivi, antistaminici. Essendo una patologia di difficile descrizione da parte del paziente, è importantissimo che l’operatore sanitario, conduca un’anamnesi mirata e minuziosa.
Essendo una patologia di difficile descrizione da parte del paziente, è importantissimo che l’operatore sanitario, conduca un’anamnesi mirata e minuziosa. Sempre per lo stesso concetto, la cura verrà mirata in base all’eziologia individuata, fermo restando che delle buone abitudini di vita, soprattutto alimentari e fisiche, possono aiutare a gestire i disturbi che si scatenano sul paziente.
Sempre per lo stesso concetto, la cura verrà mirata in base all’eziologia individuata, fermo restando che delle buone abitudini di vita, soprattutto alimentari e fisiche, possono aiutare a gestire i disturbi che si scatenano sul paziente.