Alluce valgo: sintomi, diagnosi e cura
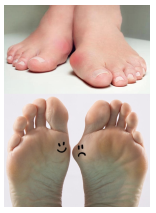 L’alluce valgo è tra le più comuni patologie del piede: si tratta di una disfunzione dovuta allo spostamento verso l’esterno della base dell’alluce.
L’alluce valgo è tra le più comuni patologie del piede: si tratta di una disfunzione dovuta allo spostamento verso l’esterno della base dell’alluce.
Anatomia del piede
Il piede è una struttura anatomica che interagisce con la superficie di appoggio, organizzando le proprie articolazioni per espletare una parte statica e dinamica, in maniera sincrona e coordinata.
Manifesta una perfezione anatomica per mezzo di molteplici articolazioni, strutture muscolari e legamentose, capaci di interagire tra di loro con un’armonia unica; ha 3 macro aree divise in:
- Retropiede
- Mesopiede
- Avampiede
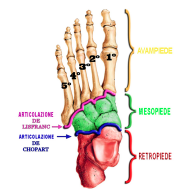 Il retropiede ha il compito di scaricare il peso del corpo al suolo.
Il retropiede ha il compito di scaricare il peso del corpo al suolo.
L’avampiede ha un doppio ruolo:
- di spinta nella fase del passo, utilizzando come motore primario l’alluce
- di adattamento fine del piede al terreno rispetto alla superficie di appoggio.
Il mesopiede deve coordinare il retropiede e l’avampiede creando una relazione di intenti, per mezzo della porzione centrale degli archi plantari interni ed esterni.
Il piede gioca un ruolo fondamentale nel movimento, nella statica in posizione eretta e nella postura, ed è proprio per questo che ogni sua alterazione, stabilizzata nel tempo in maniera strutturale e non funzionale, rischia di creare gravi squilibri al corpo del paziente sia localmente che a distanza.
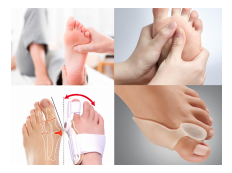
 L’alluce valgo è una deviazione dell’asse del 1º dito del piede rispetto al metatarso, coinvolgendo l’ articolazione metatarso-falangea.
L’alluce valgo è una deviazione dell’asse del 1º dito del piede rispetto al metatarso, coinvolgendo l’ articolazione metatarso-falangea.
Il primo dito devia verso il bordo esterno del piede avvicinandosi in maniera eccessiva al secondo dito, mentre l’articolazione prima citata andrà a spostarsi verso il bordo interno del piede.
Questo cambiamento anatomico porta oltre ad una modificazione diretta dell’alluce, anche il possibile abbassamento della volta plantare interna, che scenderà verso il pavimento, una deviazione del secondo dito e una perdita di altezza della volta plantare trasversa, con la conseguente discesa dell’arco metatarsale.
L’articolazione metatarso-falangea vedrà sviluppare una deformazione che porterà ad un rossore della cute, un gonfiore, una dolenzia e nei casi più gravi una rigidità dell’articolazione del primo dito, con conseguente cambiamento della meccanica articolare, nella fase di spinta durante il passo e nell’adattamento fine del piede rispetto al terreno di appoggio.
Sintomatologia dell’alluce valgo
I sintomi inizialmente non sono presenti e si affacciano ma mano che la situazione perdura o evolve.
 Da una condizione di asintomatologia si passa nel tempo ad attacchi acuti di dolore e infiammazione della zona sporgente ovvero dell’articolazione metacarpo-falangea che si gonfia e si infiamma, creando una capsulite e nei casi più gravi anche una tendinite.
Da una condizione di asintomatologia si passa nel tempo ad attacchi acuti di dolore e infiammazione della zona sporgente ovvero dell’articolazione metacarpo-falangea che si gonfia e si infiamma, creando una capsulite e nei casi più gravi anche una tendinite.
Quando la condizione di alluce valgo instaurerà una limitazione della funzione articolare ci sarà una ripercussione sulla postura di tutto il piede sia nella fase statica che in quella dinamica ovvero durante il passo e nella corsa.
La cute della protuberanza osteoarticolare è spesso soggetta a sfregamento e per questo può andare incontro ipercheratosi, con un ispessimento della pelle con gonfiore associato.
 Il cambiamento della pelle può provocare una lacerazione della cute stessa e callosità che alterano la sensibilità del piede portandolo ad assumere posture scorrette per sfuggire il dolore.
Il cambiamento della pelle può provocare una lacerazione della cute stessa e callosità che alterano la sensibilità del piede portandolo ad assumere posture scorrette per sfuggire il dolore.
Non è raro vedere che lo stesso alluce valgo produca una deviazione delle dita vicino, il secondo dito in maniera particolare, che si adattano per far spazio all’invasione di territorio del primo dito.
Cause dell’alluce valgo
L’alluce valgo generalmente si manifesta in età adulta per situazioni congenite o acquisite.
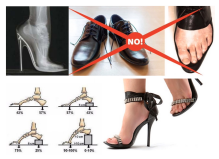 Tra le varie cause possiamo trovare:
Tra le varie cause possiamo trovare:
- familiarità
- predisposizione
- piattismo del piede di tipo statico, dinamico o combinato
- forma infiammatoria artritica
- scarpe inadeguate perché eccessivamente strette in punta
- scarpe con il tacco alto
- gotta
- lunghezza eccessiva del primo dito.
Diagnosi
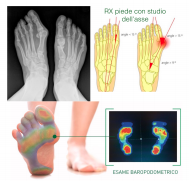
Per la diagnosi l’esame visivo potrebbe essere sufficiente ma è solo per merito di una radiografia che possiamo valutare un angolo preciso di deviazione metacarpo falangea.
Risulta molto utile anche l’esame baropodometrico perché ci permetterà di stabilire qual è la posizione del piede in appoggio o durante il passo, individuando i difetti di carico e su quali zone si concentrano.
Trattamento dell’alluce valgo
Lo possiamo dividere in due grosse categorie:
- conservativo
- chirurgico
Conservativo
E’ utile l’utilizzo del giaccio quando l’articolazione del primo sarà infiammata, si farà attenzione ad utilizzare calzature adeguate, si utilizzeranno plantari che sostengano la volta plantare interna e trasversa dandogli la miglior forma possibile, ma senza rendere ipotonica la muscolatura inerente e tutori per raddrizzare e mantenere un buon asse tra il metacarpo e la prima falange.
 Nel trattamento è importante adoperarsi con la terapia manuale osteopatica per riallineare le articolazioni del piede in rapporto agli arti inferiore, al bacino e alla colonna vertebrale.
Nel trattamento è importante adoperarsi con la terapia manuale osteopatica per riallineare le articolazioni del piede in rapporto agli arti inferiore, al bacino e alla colonna vertebrale.
Ci deve essere poi il recupero fisioterapico per il riequilibrio muscolare delle catene del piede, dell’arto inferiore e del bacino.
Quando sarà necessario verranno utilizzati farmaci antinfiammatori o antidolorifici, per ridurre il processo infiammatorio stesso e il dolore, in modo da non alterare la dinamica del passo e la postura del segmento scheletrico.
Chirurgico
 Nel campo della chirurgia le modalità di intervenire sono diverse e si rifanno alla persona, allo stato di salute generale, al tipo di attività fisica che esercita, all’ attività ludica a cui si dedica.
Nel campo della chirurgia le modalità di intervenire sono diverse e si rifanno alla persona, allo stato di salute generale, al tipo di attività fisica che esercita, all’ attività ludica a cui si dedica.
Gli interventi chirurgici possono mostrare delle complicanze che nella maggior parte dei casi sono associate a rigidità del primo dito, ci possono essere poi delle forme infiammatorie reattive e ulteriori deviazioni di assi meccanici articolari.
Dobbiamo voler bene ai nostri piedi…prestiamoci attenzione!
La salute passa attraverso la conoscenza e con l’articolo di oggi abbiamo la possibilità di aggiungere un tassello al nostro benessere.


 Vediamo quali potrebbero essere le conseguenze nei distretti più importanti.
Vediamo quali potrebbero essere le conseguenze nei distretti più importanti. Le cause come abbiamo precedentemente detto sono attivate da esiti di insulti lesivi di varia origine:
Le cause come abbiamo precedentemente detto sono attivate da esiti di insulti lesivi di varia origine: Gli esami che danno la certezza della presenza e della consistenza dell’aderenza nella regione addomino-pelvica è la laparoscopia esplorativa, mentre nel segmento toracico, risulterà utile avere un supporto di diagnostica per immagini tramite esame TC o RM.
Gli esami che danno la certezza della presenza e della consistenza dell’aderenza nella regione addomino-pelvica è la laparoscopia esplorativa, mentre nel segmento toracico, risulterà utile avere un supporto di diagnostica per immagini tramite esame TC o RM. Le aderenze dell’apparato locomotore, avranno un approccio diverso; le articolazioni saranno trattate in atroscopia, mentre i tessuti molli periarticolari, tendinei, fasciali di giunzione, saranno affrontati per mezzo di fisioterapia, che mirerà l’intervento ad elasticizzare il più possibile sia le aderenza stesse, che i tessuti influenzati in maniera diretta dalle aderenza.
Le aderenze dell’apparato locomotore, avranno un approccio diverso; le articolazioni saranno trattate in atroscopia, mentre i tessuti molli periarticolari, tendinei, fasciali di giunzione, saranno affrontati per mezzo di fisioterapia, che mirerà l’intervento ad elasticizzare il più possibile sia le aderenza stesse, che i tessuti influenzati in maniera diretta dalle aderenza. La stenosi cervicale si può manifestare in un segmento specifico della cervicale o su più segmenti vertebrali.
La stenosi cervicale si può manifestare in un segmento specifico della cervicale o su più segmenti vertebrali. Il canale midollare ha una sua ampiezza predefinita che deve mantenere il suo volume interno al variare della posizione e del movimento del segmento vertebrale.
Il canale midollare ha una sua ampiezza predefinita che deve mantenere il suo volume interno al variare della posizione e del movimento del segmento vertebrale. La sintomatologia varia per tipo di dolore e per zona di manifestazione:
La sintomatologia varia per tipo di dolore e per zona di manifestazione: Come si definisce la gravità di questa patologia?
Come si definisce la gravità di questa patologia? Anche l’esame TC ha un’ottima valenza per studiare lo stato in essere soprattutto della struttura ossea che compone il canale midollare e lo stato di sviluppo di osteofiti articolari.
Anche l’esame TC ha un’ottima valenza per studiare lo stato in essere soprattutto della struttura ossea che compone il canale midollare e lo stato di sviluppo di osteofiti articolari. La protusione è l’anticamera dell’ernia discale ed entrambe sono l’evoluzione patologica di un disco intervertebrale che subisce forze di compressione, di trazione, di torsione e di sovraccarico, tanto da rovinarne la struttura, portandola oltre la normale degenerazione e quindi ad un danno patologico.
La protusione è l’anticamera dell’ernia discale ed entrambe sono l’evoluzione patologica di un disco intervertebrale che subisce forze di compressione, di trazione, di torsione e di sovraccarico, tanto da rovinarne la struttura, portandola oltre la normale degenerazione e quindi ad un danno patologico. Il disco intervertebrale è una struttura fibrocartilaginea con una porzione centrale chiamata nucleo polposo e una porzione di contenimento chiamata anulus fibroso.
Il disco intervertebrale è una struttura fibrocartilaginea con una porzione centrale chiamata nucleo polposo e una porzione di contenimento chiamata anulus fibroso. Il cambiamento delle normali curve vertebrali di cifosi e lordosi, l’aumento dell’effetto compressivo, l’aumento esagerato di peso corporeo e il sovraccarico di movimenti che si spostano per percentuale dalle strutture articolari al disco intervertebrale, porta questa struttura a fissurarsi, ovvero a rompere le fibre dell’ anulus fibroso, favorendo una strada di migrazione del nucleo dal centro verso la periferia.
Il cambiamento delle normali curve vertebrali di cifosi e lordosi, l’aumento dell’effetto compressivo, l’aumento esagerato di peso corporeo e il sovraccarico di movimenti che si spostano per percentuale dalle strutture articolari al disco intervertebrale, porta questa struttura a fissurarsi, ovvero a rompere le fibre dell’ anulus fibroso, favorendo una strada di migrazione del nucleo dal centro verso la periferia.
 La sintomatologia più comune è quella della radicolite compressiva irritativa, che siamo comunemente portati a conoscere nella sua forma di lombo-sciatalgia, lombo-cruralgia e cervicobrachialgia.
La sintomatologia più comune è quella della radicolite compressiva irritativa, che siamo comunemente portati a conoscere nella sua forma di lombo-sciatalgia, lombo-cruralgia e cervicobrachialgia. Da una problematica radicolare ci si può spostare ad una stenosi molle del canale, nel momento in cui un’ernia voluminosa riduca il lume del canale midollare stesso creando una patologia compressiva sul midollo o sulla cauda equina, a seconda del livello vertebrale di cui stiamo parlando. In quel caso spesso la ritroviamo migrata rispetto all’ area discale di appartenenza.
Da una problematica radicolare ci si può spostare ad una stenosi molle del canale, nel momento in cui un’ernia voluminosa riduca il lume del canale midollare stesso creando una patologia compressiva sul midollo o sulla cauda equina, a seconda del livello vertebrale di cui stiamo parlando. In quel caso spesso la ritroviamo migrata rispetto all’ area discale di appartenenza. Fondamentale è l’esame di risonanza magnetica che fotografa lo stato dei tessuti discali nei confronti dei piatti vertebrali, del canale midollare, dei forami di coniugazione e ovviamente delle radici nervose.
Fondamentale è l’esame di risonanza magnetica che fotografa lo stato dei tessuti discali nei confronti dei piatti vertebrali, del canale midollare, dei forami di coniugazione e ovviamente delle radici nervose. L’approccio terapeutico per la protusione si basa sulla fisioterapia, sull’osteopatia e sulla ginnastica, per mantenere un buon equilibrio delle curve posturali tra lordosi e cifosi con un tono muscolare capace di sostenere le articolazioni tanto nella statica quanto nella dinamica.
L’approccio terapeutico per la protusione si basa sulla fisioterapia, sull’osteopatia e sulla ginnastica, per mantenere un buon equilibrio delle curve posturali tra lordosi e cifosi con un tono muscolare capace di sostenere le articolazioni tanto nella statica quanto nella dinamica. Nei casi più gravi si può arrivare all’intervento chirurgico per asportare il nucleo erniato non più gestibile nella fisiologia del paziente.
Nei casi più gravi si può arrivare all’intervento chirurgico per asportare il nucleo erniato non più gestibile nella fisiologia del paziente. Adesso che abbiamo capito le differenze tra protusione ed ernia discale, dobbiamo solamente stare attenti a prevenirle e nel caso siano comparse, a gestirle al meglio per mantenere uno stato di efficienza nella vita di tutti i giorni.
Adesso che abbiamo capito le differenze tra protusione ed ernia discale, dobbiamo solamente stare attenti a prevenirle e nel caso siano comparse, a gestirle al meglio per mantenere uno stato di efficienza nella vita di tutti i giorni.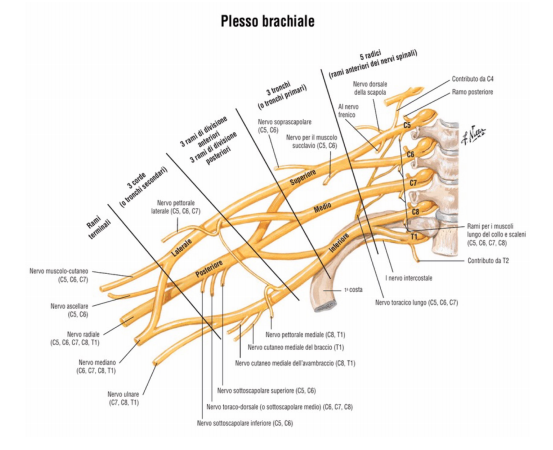 Le radici che formano il plesso brachiale sono C5-6-7-8-T1 e parzialmente C4 e T2, che anastomizzano con le radici di C5 e T1.
Le radici che formano il plesso brachiale sono C5-6-7-8-T1 e parzialmente C4 e T2, che anastomizzano con le radici di C5 e T1. Si può presentare una cervicalgia, dolore sulla zona cervicale e limitazione articolare nei movimenti di rotazione, inclinazione laterale e di flessioneestensione.
Si può presentare una cervicalgia, dolore sulla zona cervicale e limitazione articolare nei movimenti di rotazione, inclinazione laterale e di flessioneestensione.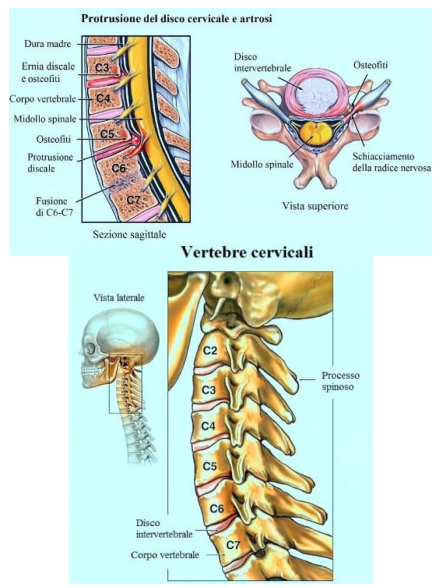 Vediamole insieme:
Vediamole insieme: La diagnosi viene fatta in molteplici sequenze che partono dalla raccolta dati estrapolata dal racconto del paziente, sul manifestarsi della sintomatologia nelle modalità e nei tempi della giornata, sulla nascita della sintomatologia, su tutto quello che può interferire con lo stato di salute e che possa alimentare il malessere in atto.
La diagnosi viene fatta in molteplici sequenze che partono dalla raccolta dati estrapolata dal racconto del paziente, sul manifestarsi della sintomatologia nelle modalità e nei tempi della giornata, sulla nascita della sintomatologia, su tutto quello che può interferire con lo stato di salute e che possa alimentare il malessere in atto. Alla prima fase di diagnosi é consigliato proseguire con la diagnostica per immagini, che varierà tra una RX cervicale, ad una RM per valutare lo stato anatomico delle strutture discali, radicolari e in generale di tutti i tessuti molli che che vivono nello spazio esaminato dalla RM, oppure ad una TC nel caso si voglia studiare nel dettaglio lo stato osteoarticolare della regione.
Alla prima fase di diagnosi é consigliato proseguire con la diagnostica per immagini, che varierà tra una RX cervicale, ad una RM per valutare lo stato anatomico delle strutture discali, radicolari e in generale di tutti i tessuti molli che che vivono nello spazio esaminato dalla RM, oppure ad una TC nel caso si voglia studiare nel dettaglio lo stato osteoarticolare della regione. Si andrà dall’uso di farmaci antinfiammatori non steroidei a quelli steroidei, all’utilizzo associato e non, di farmaci miorilassanti per detendere la muscolatura, all’uso di analgesici e antidolorifici di varie categorie.
Si andrà dall’uso di farmaci antinfiammatori non steroidei a quelli steroidei, all’utilizzo associato e non, di farmaci miorilassanti per detendere la muscolatura, all’uso di analgesici e antidolorifici di varie categorie. Inoltre la fisioterapia e l’osteopatia sono in grado di gestire la salute del paziente con la prevenzione e la gestione dell’anatomia e della fisiologia prima che sviluppi la patologia cervicobrachialgica e l’esplosione della sua sintomatologia.
Inoltre la fisioterapia e l’osteopatia sono in grado di gestire la salute del paziente con la prevenzione e la gestione dell’anatomia e della fisiologia prima che sviluppi la patologia cervicobrachialgica e l’esplosione della sua sintomatologia.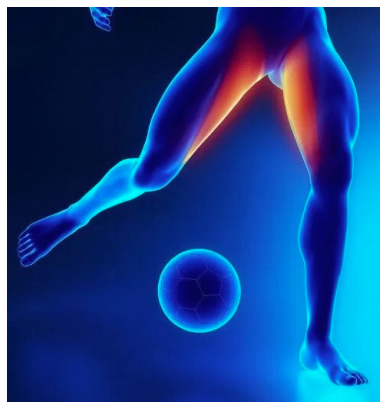 La differente posizione della sintomatologia è ricollegabile in parte alla causa e in parte alla modalità con cui si instaura la pubalgia.
La differente posizione della sintomatologia è ricollegabile in parte alla causa e in parte alla modalità con cui si instaura la pubalgia. Tutti questi cambiamenti, che come potete intuire, possono essere di natura e di relazione differente, daranno uno sviluppo potenziale della pubalgia.
Tutti questi cambiamenti, che come potete intuire, possono essere di natura e di relazione differente, daranno uno sviluppo potenziale della pubalgia.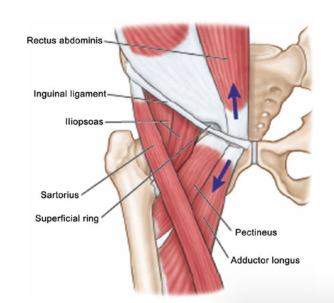 La manifestazione della sintomatologia può assumere delle sfumature differenti a seconda della causa riscontrata in acuto o nel cronico.
La manifestazione della sintomatologia può assumere delle sfumature differenti a seconda della causa riscontrata in acuto o nel cronico.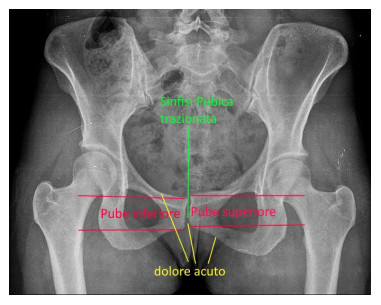 Le indagini diagnostiche sono fondamentali e particolarmente utili risultano la radiografie del bacino e l’ecografia del pacchetto muscolare nella zona di inserzione pubica.
Le indagini diagnostiche sono fondamentali e particolarmente utili risultano la radiografie del bacino e l’ecografia del pacchetto muscolare nella zona di inserzione pubica. Sia in fase acuta che cronica, è necessario un periodo di riposo sufficiente a supportare le cure per il ripristino della guarigione.
Sia in fase acuta che cronica, è necessario un periodo di riposo sufficiente a supportare le cure per il ripristino della guarigione. Fondamentale è l’utilizzo di fisioterapia con terapie strumentali mirate a scemare l’infiammazione e a migliorare il trofismo cellulare.
Fondamentale è l’utilizzo di fisioterapia con terapie strumentali mirate a scemare l’infiammazione e a migliorare il trofismo cellulare.