Discopatia
Con il termine discopatia si indica in maniera aspecifica, un’alterazione degenerativa del disco intervertebrale.
Anatomia
Il disco intervertebrale è un’ammortizzatore naturale a forma di cuscinetto discoide, posto tra una vertebra e l’altra, che ha il compito di accompagnare il movimento della colonna vertebrale e allo stesso tempo di mitigare i carichi generati dalla forza di gravità, da una parte del peso corporeo, dai sovraccarichi esterni (come ad esempio borse, zaini etc.), dal modificarsi delle leve e dal cambiamento delle curve vertebrali.
Il disco intervertebrale è costituito da tessuto fibrocartilagineo ed è diviso in due macro strutture:
- il nucleo polposo che ha una forma sferica ed ha un contenuto gelatinoso composto per circa l’80% di acqua e mucopolissacaridi.
Il nucleo polposo ha il compito di ammortizzare e dissipare i carichi vertebrali adattandosi alle forze compressive nei movimenti dinamici vertebrali e nell’adattamento posturale statico
- l’anulus fibroso che è costituito da fibre proteiche con alta percentuale di collagene 1/2 e di condrociti.
È composto da anelli concentrici che si dispongono attorno al nucleo polposo con una disposizione crociata del tessuto.
L’anulus fibroso ha il compito di assecondare le traslazioni del nucleo, di assorbire e assecondare lo scarico vertebrale sul nucleo polposo e di contenere il movimento vertebrale insieme al compartimento capsulo-legamentoso.
 I dischi intervertebrali sviluppano un’altezza media pari a circa il 25% dell’altezza complessiva della colonna vertebrale, ma questo dato è variabile il base alla disidratazione, ovvero alla perdita di liquidi nel complesso discale durante l’arco della giornata e alla capacità di reidratazione degli stessi per effetto osmotico nel momento in cui la colonna è in posizione di scarico.
I dischi intervertebrali sviluppano un’altezza media pari a circa il 25% dell’altezza complessiva della colonna vertebrale, ma questo dato è variabile il base alla disidratazione, ovvero alla perdita di liquidi nel complesso discale durante l’arco della giornata e alla capacità di reidratazione degli stessi per effetto osmotico nel momento in cui la colonna è in posizione di scarico.
Va assolutamente detto che i dischi intervertebrali nel tempo perdono qualità viscoelastiche e la capacità di reidratarsi, sia per un processo di naturale invecchiamento, sia per la ripetizione di microtraumi, sovraccarichi e disfunzioni vertebrali.
Pertanto la discopatia è una condizione il più delle volte inevitabile nel proseguo dell’invecchiamento della persona, ma non è assolutamente detto che debba causare sintomatologia dolorose, mentre può essere una condizione predisponente a patologie vertebrali di varia natura.
Discopatia e…
Come dicevamo il termine discopatia è generico nella sua definizione ma con esso si può preannunciare una serie di problemi del disco ben identificabili……vediamoli insieme.
 Con il termine discopatia si può associare:
Con il termine discopatia si può associare:
- disidratazione discale con perdita di altezza del muro verticale
- bulging discale
- fissurazione discale
- protusione discale
- ernia discale
- discite
Ognuna di queste condizioni può creare un’affezione patologica che difficilmente sarà isolata, ma si assocerà ad alterazione di tipo osteo-articolare, radicolare, neurologica, vascolare, muscolare, dando vita a quadri anatomopatologici ben più complessi.
Quindi che sintomi si possono associare ad una discopatia?
Un problema isolato discale può darmi una sintomatologia?
Il disco intervertebrale ha un’ innervazione sensitiva nelle porzioni più esterne dell’anulus fibroso, con una particolare attività nella zona postero laterale.
 Questa innervazione consente di recepire il dolore nel momento in cui la porzione anatomica sopra indicata dell’anulus fibroso, sia messa sotto stress meccanico-compressivo in maniera costante, o subisca un processo flogistico-infettivo come nella discite.
Questa innervazione consente di recepire il dolore nel momento in cui la porzione anatomica sopra indicata dell’anulus fibroso, sia messa sotto stress meccanico-compressivo in maniera costante, o subisca un processo flogistico-infettivo come nella discite.
La discopatia può inoltre generare dolore in varie situazioni:
- riduzione del lume di passaggio del forame di coniugazione, con impegno dell’uscita del nervo, nell’intersegmento tra una vertebra e l’altra e del suo pacchetto vascolare arterio-venoso
- sovraccarico dei corpi vertebrali con possibilità di incorrere in un processo algodistrofico vertebrale di tipo MODIC
- nevrite di passaggio tipo lombosciatalgia o cervicobrachialgia, per irritazione compressiva da erniazione del nucleo polposo
- stenosi del canale vertebrale per erniazione del nucleo polposo con riduzione del lume del canale vertebrale
- irritazione del compartimento articolare, per perdita della sinergia tra la biomeccanica vertebrale e l’accomodamento discale
- contrattura muscolare come risultato di un riflesso antalgico nelle situazioni sopra annoverate.
 I dolori che si possono presentare in tutte queste situazioni, sono dolori che possono variare da una topografia localizzata, puntiforme o a fascia, fino ad irradiarsi sul dermatomero rispondente alla radice nervosa eventualmente coinvolta.
I dolori che si possono presentare in tutte queste situazioni, sono dolori che possono variare da una topografia localizzata, puntiforme o a fascia, fino ad irradiarsi sul dermatomero rispondente alla radice nervosa eventualmente coinvolta.
Nel caso il paziente soffra di sintomi legati alla stenotizzazione, potranno manifestarsi crampi muscolari associati a riduzione della forza e della resistenza durante le attività fisiche.
Come precedentemente scritto, le cause della discopatia sono da imputare al fatto che i dischi intervertebrali nel tempo, possano perdere qualità viscoelastiche e la capacità di reidratarsi, sia per un processo di invecchiamento, sia per la ripetizione di microtraumi, sovraccarichi e disfunzioni vertebrali.
 I dischi intervertebrali, hanno un ruolo importante nella biomeccanica vertebrale, perché non solo ammortizzano i carichi naturali e i sovraccarichi esterni, ma diventano dei veri e propri fulcri di movimento sia nei gesti singoli ,che in quelli combinati nei 3 piani dello spazio.
I dischi intervertebrali, hanno un ruolo importante nella biomeccanica vertebrale, perché non solo ammortizzano i carichi naturali e i sovraccarichi esterni, ma diventano dei veri e propri fulcri di movimento sia nei gesti singoli ,che in quelli combinati nei 3 piani dello spazio.
La cattiva sinergia vertebrale con un’alterazione delle curve di cifosi e lordosi, associata ad un’alterato rapporto di congruità tra il corpo vertebrale e le faccette articolari, è una delle cause primarie di degenerazione discale precoce e quindi di discopatia.
Come si fa una diagnosi di discopatia?
L’esame obiettivo è fondamentale per indagare sia la corretta mobilità vertebrale, che il giusto accomodamento delle curve vertebrali.
Sono molto importanti anche i test clinici che servono a far emergere segni d’impotenza funzionale e dolorabilità, a seconda delle condizioni patologiche che si associano alla dicopatia.
Fondamentali sono le indagini diagnostiche strumentali quali RX ed RM, in grado di dare un chiaro quadro dello stato anatomico in essere.
 L’RX permettere di monitorare lo spazio interdiscale e le alterazioni sia delle curve vertebrali, che delle porzioni articolari, mentre l’RM consentirà di indagare nello specifico lo stato in essere del disco intervertebrale, sia nella sua forma, sia nella sua idratazione, sia nello stato di integrità dell’anulus fibroso, sia nella dislocazione del nucleo polposo, sia nel rapporto discale in merito al forame di coniugazione, alla radice nervosa e al canale vertebrale.
L’RX permettere di monitorare lo spazio interdiscale e le alterazioni sia delle curve vertebrali, che delle porzioni articolari, mentre l’RM consentirà di indagare nello specifico lo stato in essere del disco intervertebrale, sia nella sua forma, sia nella sua idratazione, sia nello stato di integrità dell’anulus fibroso, sia nella dislocazione del nucleo polposo, sia nel rapporto discale in merito al forame di coniugazione, alla radice nervosa e al canale vertebrale.
Come si approccia una discopatia a livello terapeutico?
Va subito detto che il disco intervertebrale è una struttura anatomica che non può rigenerarsi, pertanto la discopatia va gestita, sia per evitare che possa essere la concausa di patologie associate, sia per evitare che possa peggiorare con il passare del tempo e creare un’instabilità vertebrale.
L’utilizzo di farmaci hanno l’intento di diminuire lo stato infiammatorio e le contratture antalgiche associate, rompendo il circolo vizioso dell’impotenza funzionale.
Valido può risultare anche l’utilizzo ad intermittenza, poche ore nell’arco della giornata, di busti, collari cervicali e correggi postura, in maniera da scaricare le forze compressive, mettendo a riposo i dischi intervertebrali stessi.
 La fisioterapia, l’osteopatia e la stessa attività fisica, hanno il compito di migliora l’assetto vertebrale, sia nell’unità vertebrale (vertebra-disco-vertebra), che tra le curve di cifosi e lordosi, così come hanno il compito di ottimizzare il movimento vertebrale nei 3 piani dello spazio e ridurre le fibrosità capsulo-legamentose; non va dimenticato che è di grande importanza ricercare un equilibrio muscolare tra catene agoniste e antagoniste, migliorandone anche i rapporti neurologici di feedback tra i meccanocettori associati.
La fisioterapia, l’osteopatia e la stessa attività fisica, hanno il compito di migliora l’assetto vertebrale, sia nell’unità vertebrale (vertebra-disco-vertebra), che tra le curve di cifosi e lordosi, così come hanno il compito di ottimizzare il movimento vertebrale nei 3 piani dello spazio e ridurre le fibrosità capsulo-legamentose; non va dimenticato che è di grande importanza ricercare un equilibrio muscolare tra catene agoniste e antagoniste, migliorandone anche i rapporti neurologici di feedback tra i meccanocettori associati.
Abbiamo quindi capito che la discopatia è una condizione di invecchiamento e degenerazione imprescindibile, legata all’invecchiamento biologico della persona, ma che può subire un’accelerazione gravemente patologica, per tutta una quella serie di concause di cui abbiamo parlato, pertanto non dobbiamo assolutamente trascurare la condizione di equilibrio dell’intera colonna vertebrale e ottimizzarne sempre la sua funzionalità, limitando, ove fosse possibile, l’aumento di peso corporeo e di carichi esterni elevati.
La salute passa attraverso la conoscenza e con l’articolo di oggi abbiamo la possibilità di aggiungere un tassello al nostro benessere.



 I sintomi legati all’ernia intraspongiosa sono generalmente di poca rilevanza o totalmente assenti.
I sintomi legati all’ernia intraspongiosa sono generalmente di poca rilevanza o totalmente assenti. Le cause possono essere molteplici e di varia natura:
Le cause possono essere molteplici e di varia natura: Nella diagnosi la raccolta dei dati anamnestici è importante, consente di capire quali siano i sintomi riferiti dal paziente, quali siano gli eventi associabili e avere un primo canale di classificazione della patologia in essere.
Nella diagnosi la raccolta dei dati anamnestici è importante, consente di capire quali siano i sintomi riferiti dal paziente, quali siano gli eventi associabili e avere un primo canale di classificazione della patologia in essere. Generalmente l’ernia intraspongiosa è asintomatica e pertanto non necessita di cure specifiche.
Generalmente l’ernia intraspongiosa è asintomatica e pertanto non necessita di cure specifiche. La protusione è l’anticamera dell’ernia discale ed entrambe sono l’evoluzione patologica di un disco intervertebrale che subisce forze di compressione, di trazione, di torsione e di sovraccarico, tanto da rovinarne la struttura, portandola oltre la normale degenerazione e quindi ad un danno patologico.
La protusione è l’anticamera dell’ernia discale ed entrambe sono l’evoluzione patologica di un disco intervertebrale che subisce forze di compressione, di trazione, di torsione e di sovraccarico, tanto da rovinarne la struttura, portandola oltre la normale degenerazione e quindi ad un danno patologico. Il disco intervertebrale è una struttura fibrocartilaginea con una porzione centrale chiamata nucleo polposo e una porzione di contenimento chiamata anulus fibroso.
Il disco intervertebrale è una struttura fibrocartilaginea con una porzione centrale chiamata nucleo polposo e una porzione di contenimento chiamata anulus fibroso. Il cambiamento delle normali curve vertebrali di cifosi e lordosi, l’aumento dell’effetto compressivo, l’aumento esagerato di peso corporeo e il sovraccarico di movimenti che si spostano per percentuale dalle strutture articolari al disco intervertebrale, porta questa struttura a fissurarsi, ovvero a rompere le fibre dell’ anulus fibroso, favorendo una strada di migrazione del nucleo dal centro verso la periferia.
Il cambiamento delle normali curve vertebrali di cifosi e lordosi, l’aumento dell’effetto compressivo, l’aumento esagerato di peso corporeo e il sovraccarico di movimenti che si spostano per percentuale dalle strutture articolari al disco intervertebrale, porta questa struttura a fissurarsi, ovvero a rompere le fibre dell’ anulus fibroso, favorendo una strada di migrazione del nucleo dal centro verso la periferia.
 La sintomatologia più comune è quella della radicolite compressiva irritativa, che siamo comunemente portati a conoscere nella sua forma di lombo-sciatalgia, lombo-cruralgia e cervicobrachialgia.
La sintomatologia più comune è quella della radicolite compressiva irritativa, che siamo comunemente portati a conoscere nella sua forma di lombo-sciatalgia, lombo-cruralgia e cervicobrachialgia. Da una problematica radicolare ci si può spostare ad una stenosi molle del canale, nel momento in cui un’ernia voluminosa riduca il lume del canale midollare stesso creando una patologia compressiva sul midollo o sulla cauda equina, a seconda del livello vertebrale di cui stiamo parlando. In quel caso spesso la ritroviamo migrata rispetto all’ area discale di appartenenza.
Da una problematica radicolare ci si può spostare ad una stenosi molle del canale, nel momento in cui un’ernia voluminosa riduca il lume del canale midollare stesso creando una patologia compressiva sul midollo o sulla cauda equina, a seconda del livello vertebrale di cui stiamo parlando. In quel caso spesso la ritroviamo migrata rispetto all’ area discale di appartenenza. Fondamentale è l’esame di risonanza magnetica che fotografa lo stato dei tessuti discali nei confronti dei piatti vertebrali, del canale midollare, dei forami di coniugazione e ovviamente delle radici nervose.
Fondamentale è l’esame di risonanza magnetica che fotografa lo stato dei tessuti discali nei confronti dei piatti vertebrali, del canale midollare, dei forami di coniugazione e ovviamente delle radici nervose. L’approccio terapeutico per la protusione si basa sulla fisioterapia, sull’osteopatia e sulla ginnastica, per mantenere un buon equilibrio delle curve posturali tra lordosi e cifosi con un tono muscolare capace di sostenere le articolazioni tanto nella statica quanto nella dinamica.
L’approccio terapeutico per la protusione si basa sulla fisioterapia, sull’osteopatia e sulla ginnastica, per mantenere un buon equilibrio delle curve posturali tra lordosi e cifosi con un tono muscolare capace di sostenere le articolazioni tanto nella statica quanto nella dinamica. Nei casi più gravi si può arrivare all’intervento chirurgico per asportare il nucleo erniato non più gestibile nella fisiologia del paziente.
Nei casi più gravi si può arrivare all’intervento chirurgico per asportare il nucleo erniato non più gestibile nella fisiologia del paziente. Adesso che abbiamo capito le differenze tra protusione ed ernia discale, dobbiamo solamente stare attenti a prevenirle e nel caso siano comparse, a gestirle al meglio per mantenere uno stato di efficienza nella vita di tutti i giorni.
Adesso che abbiamo capito le differenze tra protusione ed ernia discale, dobbiamo solamente stare attenti a prevenirle e nel caso siano comparse, a gestirle al meglio per mantenere uno stato di efficienza nella vita di tutti i giorni. Il nervo sciatico è un nervo formato da varie radici nervose del midollo spinale, più precisamente dalla cauda equina e fuoriescono dalla colonna vertebrale tramite i forami di coniugazione.
Il nervo sciatico è un nervo formato da varie radici nervose del midollo spinale, più precisamente dalla cauda equina e fuoriescono dalla colonna vertebrale tramite i forami di coniugazione.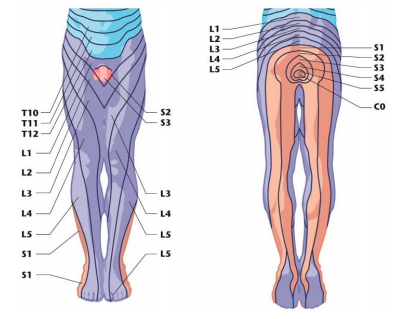 Come ho già accennato prima, il territorio di sviluppo patologico è esteso e ben distinto, ma spesso viene confuso nella diagnosi, con patologie di tipo vertebrale che danno una manifestazione similare ma che si estendono con un irradiazione molto più breve, colpendo ad esempio solamente il gluteo o la coscia spesso nella porzione posteriore.
Come ho già accennato prima, il territorio di sviluppo patologico è esteso e ben distinto, ma spesso viene confuso nella diagnosi, con patologie di tipo vertebrale che danno una manifestazione similare ma che si estendono con un irradiazione molto più breve, colpendo ad esempio solamente il gluteo o la coscia spesso nella porzione posteriore. Comunemente si associa questa patologia ad un’ernia discale, nel momento in cui il nucleo erniato va a comprimere la radice nervosa inducendone un’irritazione e un’ infiammazione.
Comunemente si associa questa patologia ad un’ernia discale, nel momento in cui il nucleo erniato va a comprimere la radice nervosa inducendone un’irritazione e un’ infiammazione. ipossia o anossia per riduzione della portata arteriosa inerente alla radice nervosa
ipossia o anossia per riduzione della portata arteriosa inerente alla radice nervosa È chiaro che a seconda della categoria della causa scatenante, sarà diverso il piano terapeutico e il tempo di recupero per tornare ad uno stato di salute effettivo ed efficiente.
È chiaro che a seconda della categoria della causa scatenante, sarà diverso il piano terapeutico e il tempo di recupero per tornare ad uno stato di salute effettivo ed efficiente.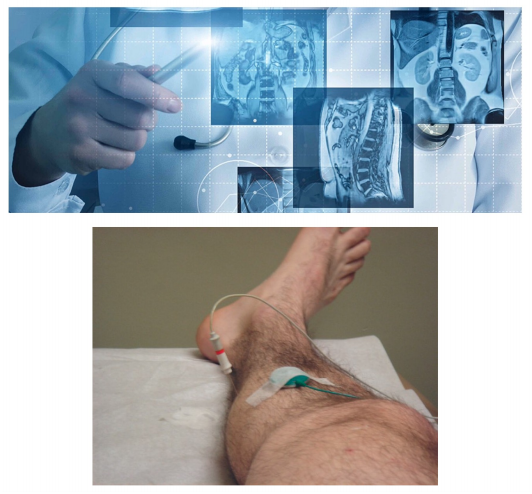 Nell’utilizzo della diagnostica per immagini o di quella strumentale, è fondamentale l’utilizzo di RM lombo-sacrale, per studiare lo stato anatomico delle strutture discali e radicolari, sia nel passaggio del canale midollare e sia in quello del forame di coniugazione.
Nell’utilizzo della diagnostica per immagini o di quella strumentale, è fondamentale l’utilizzo di RM lombo-sacrale, per studiare lo stato anatomico delle strutture discali e radicolari, sia nel passaggio del canale midollare e sia in quello del forame di coniugazione. L’osteopatia mette in libertà le strutture articolari bloccate, liberando i forami di coniugazione da restrizioni che, se mantenute, avrebbero solamente rinforzato lo stato patologico.
L’osteopatia mette in libertà le strutture articolari bloccate, liberando i forami di coniugazione da restrizioni che, se mantenute, avrebbero solamente rinforzato lo stato patologico. Nel caso la sciatalgia di natura discale erniaria, resistente ad ogni tipo di trattamento per grandezza o posizione, si può intervenire con la chirurgia eliminando il tessuto che comprime la radice nervosa, ripulendo la zona da eventuali aderenze create dal nucleo discale espulso, decongestionando la radice nervosa.
Nel caso la sciatalgia di natura discale erniaria, resistente ad ogni tipo di trattamento per grandezza o posizione, si può intervenire con la chirurgia eliminando il tessuto che comprime la radice nervosa, ripulendo la zona da eventuali aderenze create dal nucleo discale espulso, decongestionando la radice nervosa. Ne sono coinvolti sia soggetti maschili che femminili, sia sportivi che sedentari.
Ne sono coinvolti sia soggetti maschili che femminili, sia sportivi che sedentari. Sono ancorati in maniera strutturale al piatto tibiale e poi hanno collegamenti dinamici con la capsula articolare, i legamenti, la rotula, il muscolo semimembranoso e il muscolo popliteo.
Sono ancorati in maniera strutturale al piatto tibiale e poi hanno collegamenti dinamici con la capsula articolare, i legamenti, la rotula, il muscolo semimembranoso e il muscolo popliteo. Questo mancato coordinamento delle funzioni biomeccaniche integrate meniscali, porta le fibrocartilagini a subire una sollecitazione estrema che ne supera la naturale resistenza.
Questo mancato coordinamento delle funzioni biomeccaniche integrate meniscali, porta le fibrocartilagini a subire una sollecitazione estrema che ne supera la naturale resistenza. Classificando i vari tipi di lesioni meniscali abbiamo un quadro completo e dettagliato:
Classificando i vari tipi di lesioni meniscali abbiamo un quadro completo e dettagliato: Per diagnosticare una meniscopatia i sintomi e i testi clinici sono sufficientemente capaci di individuare il problema specifico, ma l’esame di risonanza magnetica ci mostrerà con efficacia e chiarezza il tipo di danno e l’estensione anatomica della porzione meniscale coinvolta.
Per diagnosticare una meniscopatia i sintomi e i testi clinici sono sufficientemente capaci di individuare il problema specifico, ma l’esame di risonanza magnetica ci mostrerà con efficacia e chiarezza il tipo di danno e l’estensione anatomica della porzione meniscale coinvolta. La terapia verrà suddivisa in due grandi capitoli:
La terapia verrà suddivisa in due grandi capitoli: Nella terapia chirurgica si procederà a:
Nella terapia chirurgica si procederà a: La molecola di ozono è formata da tre atomi di ossigeno, di cui due atomi creano la molecola base e il terzo atomo di ossigeno può staccarsi per interagire con le molecole di altre sostanze.
La molecola di ozono è formata da tre atomi di ossigeno, di cui due atomi creano la molecola base e il terzo atomo di ossigeno può staccarsi per interagire con le molecole di altre sostanze. Di tutte queste interazioni benefiche scientificamente si è arrivati alla sola conclusione che l’applicazione di ozonoterapia manifesta benefici per l’ernia discale.
Di tutte queste interazioni benefiche scientificamente si è arrivati alla sola conclusione che l’applicazione di ozonoterapia manifesta benefici per l’ernia discale.  L’ ozono infuso nella circolazione sanguigna può decomporsi formando radicali liberi reattivi, che possono portare ad uno stress ossidativo, danneggiando strutture organiche e favorendo l’ insorgenza di malattie degenerative come l’aterosclerosi.
L’ ozono infuso nella circolazione sanguigna può decomporsi formando radicali liberi reattivi, che possono portare ad uno stress ossidativo, danneggiando strutture organiche e favorendo l’ insorgenza di malattie degenerative come l’aterosclerosi.